14:11 Терапия генитального герпеса у беременных | |
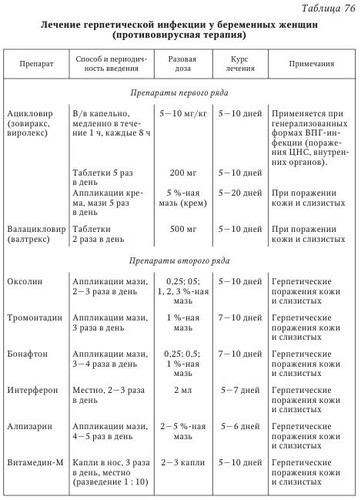
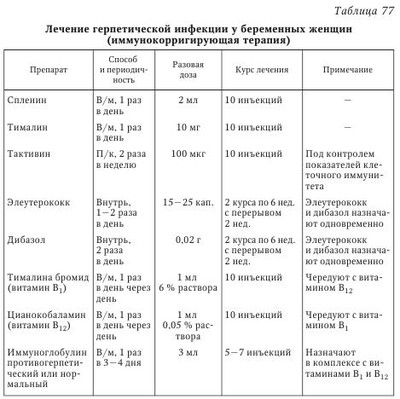
Анализ эпидемиологических особенностей и данные клинико-лабораторных исследований ГИ у беременной, плода и новорожденного позволили разработать рациональную тактику ведения родов, основанную на использовании мероприятий противоэпидемического режима, и расширить показания к оперативному родоразрешению. Однако достижения медицинской вирусологии в области создания антигерпетических химиопрепаратов (к настоящему времени имеется более 10 препаратов) пока не нашли своего применения в клинической практике для лечения герпетических поражений в течение гестационного периода. В случае развития локализованных форм инфекции во время беременности показано назначение специфического противогерпетического лечения. К сожалению, приходится отмечать, что большинство из известных на сегодня специфических противогерпетических препаратов обладают токсичностью по отношению к плоду, поэтому не могут быть применимы для парентерального введения. Используют таблетированные формы аномальных нуклеотидов (ацикловир, валтрекс). И напротив, формы этих препаратов для местного применения (мази, кремы, гели) применимы во время беременности без каких-либо ограничений. При первичном заражении беременная женщина выделяет вирус в течение 8—100 сут, при рецидивах — 6—40 сут. Рецидив ГГ может проявляться только выделением вируса в течение 1—2 сут без клинических проявлений. При первичном инфицировании во время беременности высок риск преждевременных родов и самопроизвольного аборта. При рецидивах герпеса эти осложнения возникают значительно реже. Следует принять во внимание доказанный факт, что подвижные сперматозоиды, способные к оплодотворению, могут содержать различные вирусы (ВИЧ, вирусы гепатитов В или С, простого герпеса) и передавать их при оплодотворении. Инфицированные вирусами сперматозоиды переносят в яйцеклетку неактивный ген, способный реплицироваться в эмбрионе и активирующийся при попадании в яйцеклетку. Интересные и важные результаты получены при изучении носительства антигенов (АГ) главного комплекса гистосовместимости класса I у женщин, больных ГГ. При типичной форме ГГ у каждой 2-й больной в половых путях обнаруживался только ВПГ-2, а ВПГ-1 была инфицирована каждая 4-я больная. Тяжелая типичная форма ГГ в 73,3 % случаев была обусловлена инфицированием ВПГ-2 или реинфекцией (контаминация ВПГ-1 и ВПГ-2). Выявлены положительные ассоциации определенных антигенов HLA класса I с инфицированием ГГ. Антигены HLA В16, HLA В35, HLA В41, HLA Cw4 являются маркерами тяжелого течения ГГ. Критерий относительного риска составил 2,16; 2,04; 3,78; 2,02 соответственно. Наиболее часто выявляются антигены HLA Cw4 и HLA В35 — в 37,2 и 33,7 % случаев соответственно. Детальное изучение распределения АГ HLA класса I с учетом инфицирования пациенток ВПГ-1 и/или ВПГ-2 выявило преобладание АГ HLA В35 (33,7 %). Больные, инфицированные только ВПГ-2, в 6 раз чаще были носительницами этого антигена. Среди носительниц HLA В35 с лабораторно подтвержденным дефицитом 21-гидроксилазы не было инфицированных ВПГ-1, что подтверждает генетическую предрасположенность к заражению определенным типом ВПГ. Больные, инфицированные ВПГ-2 и являющиеся носителями АГ HLA В35, составляют группу риска по невынашиванию беременности. К факторам риска заражения ВПГ-2 относятся возраст от 17 до 24 лет, 6 половых партнеров и более, частая их смена (у каждой третьей больной половая связь до 1 года), высокий процент перенесенной хламидийной инфекции (31,4 %), носительство антигена HLA В35 (33,7 %). У больных, инфицированных ВПГ-1, пик заражения приходится на возраст от 25 до 34 лет, число половых партнеров составляет от 2 до 5. В устойчивых половых связях (более 10 лет) они значительно чаще используют орогенитальные контакты. В сравнении с инфицированными ВПГ-2 они в 6 раз реже являются носительницами антигена HLA В35. У 62,1 % носительниц АГ HLA В35 выявлен дефицит 21-гидроксилазы. В 3,1 раза чаще у них отмечалась олигоменорея, в 1,7 раза и 3,2 раза чаще возникали самопроизвольные выкидыши и неразвивающиеся беременности в I триместре (надпочечниковая гиперандрогения). В случае дефицита 21-гидроксилазы самопроизвольные выкидыши и неразвивающиеся беременности встречаются в 2,5 и 4 раза чаще по сравнению со всеми обследованными больными ГГ. Таким образом, можно сделать вывод, что тяжесть, полиморфизм ГГ и исходы беременностей не только обусловлены вирулентностью вирусов и исходным иммунным статусом пациенток, но и напрямую зависят от перенесенной реинфекции, носительства вируса герпеса определенного генотипа и антигенных вариантов класса I гистосовместимости. Обнаружение у больных ГГ АГ HLA В35 требует проведения синактеновой пробы. Выявление дефицита 21-гидроксилазы свидетельствует о стертой форме надпочечниковой гиперандрогении и определяет необходимость, помимо противогерпетического лечения, назначения дексаметазона по 1/4 таб. 2 раза в сутки, что является реальной профилактикой привычного невынашивания беременности у этого контингента больных. По МКБ-10 выделяют следующие клинигеские формы ГГ: — герпетические инфекции половых органов и мочеполового тракта; — герпетические инфекции перианальных кожных покровов и прямой кишки; — аногенитальная герпетическая инфекция неуточненная. Клинико-вирусологическая классификация ГГ наружных половых органов. Формы заболевания: — типичная; — атипичные: а) с манифестацией (некротические, буллезные, отечные, очаги в виде трещин); б) малосимптомные (зудящие, микротрещины). Типы ГГ с учетом клинико-морфологических проявлений: — первый клинический эпизод первичной инфекции; — первый клинический эпизод при существующем ГГ; — рецидивирующий ГГ; — асимптомный ГГ. В зависимости от локализации и степени тяжести поражений: I стадия — поражение наружных половых органов; II стадия — герпетический кольпит, цервицит и уретрит; III стадия — герпетический эндометрит, сальпингит или цистит. При типичной клинической и атипичной формах ГИ показано специфическое лечение противогерпетическими препаратами в сочетании с терапией, направленной на сохранение беременности. В настоящее время еще недостаточно разработан вопрос о тактике ведения беременности при бессимптомной форме ГИ. Использование противогерпетических препаратов в этих случаях вызывает опасения в связи с возможностью их неблагоприятного влияния на плод. В последние годы значительно увеличилось число сообщений о положительном эффекте применения АЦ для лечения ГИ во время беременности. Ацикловир обладает высокой эффективностью при системном применении для профилактики герпеса новорожденных и неблагоприятного влияния ГИ на течение беременности и развитие плода. Описаны случаи применения внутривенных инъекций АЦ для лечения тяжелой генерализованной ГИ у беременных женщин с хорошим результатом как для матери, так и для плода и новорожденного. Ацикловир в виде мази и крема является препаратом «номер один» для лечения локализованных форм ГИ, приводя к быстрому исчезновению проявлений герпеса на коже и слизистых. Крем АЦ наносят на пораженные участки кожи и слизистых оболочек 5 раз в день. Средняя продолжительность лечения составляет 5—7 дней. В случае необходимости она может быть увеличена до 10 дней. В редких случаях на месте нанесения препарата отмечаются гиперемия, небольшая сухость и шелушение кожных покровов. При лечении генерализованных форм ГИ и при первичном ГГ во время беременности АЦ может назначаться в виде таблеток (капсул) или парентерально. При использовании пероральных форм обычная доза составляет 200 мг 5 раз в день, у больных с иммунодефицитным состоянием она может быть увеличена в 2 раза. Средняя продолжительность курса лечения обычно составляет 5—10 дней. К 1998 г. получены сведения об использовании АЦ у 850 беременных женщин, из них у 578 — в первом триместре беременности (данные ACOG, 1998). Установлено, что токсическое действие АЦ проявляется крайне редко, в основном у обезвоженных больных или больных с нарушением функции почек. В связи с низкой токсичностью предложено отнести АЦ к непрописываемым препаратам (ОТС, over-the counter). При тяжелых формах ГИ у беременных, а также при генерализованной ГИ новорожденных АЦ назначается парентерально. Новорожденным АЦ вводится в дозе 10 мг/кг массы тела каждые 8 ч в течение 10—14 дней. Взрослым дозировка составляет 5 мг/кг каждые 8 ч в течение 5—10 дней. Ацикловир вводится внутривенно капель-но медленно, в течение не менее 1 ч (табл. 76). Специфическая химиотерапия герпетических поражений гениталий может включать применение других противовирусных препаратов, таких как оксолин (0,25; 0,5; 1, 2 и 3 %-ная мазь), теброфен (2, 3, 5 %-ная мазь), фоскарнет (3 % крем), тромонтадин (1 %-ная мазь), бонафтон (0,25,0,5,1 %-ная мазь). Эти препараты наносятся на очаги поражения 2—4 раза в день в течение 5—14 дней. Применение данных препаратов должно сочетаться с воздействием на иммунную систему таких ее корректоров, как тактивин (подкожно 100 мкг 2 раза в нед.), тималин (в/м 10 мг 1 раз в день в течение 10 дней), спленин (в/м 1 мл 1 раз в день в течение 10 дней), дибазол (внутрь 2 раза в день по 0,02 г в течение 6 нед.), элеутерококк (внутрь 1—2 раза в день по 15—25 кап.) (табл. 77). Для лечения герпетических поражений кожи и слизистых оболочек может использоваться раствор интерферона, который наносится на пораженные участки 2—3 раза в день в течение 5—7 дней. Однако, несмотря на наличие в настоящее время разработанного метода лечения ГГ у небеременных женщин, использование большинства иммуностимуляторов, ПГВ и противовирусных ХП во время беременности продолжает оставаться до конца не выясненным с точки зрения допустимости их применения во время беременности. Поэтому на первый план выступают мероприятия противоэпидемического и организационного характера. Ведение беременности и родов у больных герпесом. Очевидно, что тактика при ведении беременности и родов у женщин с ГИ будет зависеть от акушерско-гинекологического анамнеза, выраженности и формы ГИ, а также от конкретной акушерской ситуации, осложнений беременности и родов. При решении вопроса о целесообразности пролонгации беременности в случае развития генитальной ГИ следует исходить из знания того положения, что основной причиной неонатального герпеса является передача вируса от матери во время родов при прохождении плода по инфицированным родовым путям. Трансплацентарная же передача вируса во время беременности является причиной лишь очень небольшой части случаев неонатального герпеса. Поэтому, по мнению большинства исследователей, несмотря на тяжелые исходы при поражении ГИ плода и новорожденного, диагноз ГГ на ранних сроках беременности не является показанием к аборту, так как данная мера приведет к неоправданному прерыванию большого числа беременностей при отсутствии инфицирования плода. По-видимому, прерывание беременности может быть оправдано лишь при диссеминированной генерализованной форме ГИ у матери, когда распространение инфекции приводит к таким тяжелым формам заболевания, как гепатит, осложненный тромбоцитопенией, лейкопенией и коагулопатией, и к энцефалиту. При этом смертность среди беременных женщин и новорожденных превышает 50 %. Тактика ухода за беременной с активной ГИ и новорожденным от матери с ГГ требует соблюдения некоторых противоэпидемических мероприятий, включающих изоляцию родильниц и новорожденных при наличии признаков ГИ, недопустимость контакта здоровых и больных матерей и новорожденных, автоклавирование белья и инструментов. Следует отметить, что ультрафиолетовое облучение, которое иногда применяется в комплексе мероприятий подготовки к родам, способно приводить к активации ВПГ в организме. Целесообразность ультрафиолетового облучения во время беременности у женщин с ГИ по этой причине требует переосмысления. Тактика ведения родов у женщин с ГИ зависит от вероятности инфицирования плода при прохождении по родовым путям, состояния плодных оболочек, сроков беременности. Родоразрешение путем кесарева сечения снижает риск передачи вируса от инфицированной матери ребенку с 7,7 до 1,2 % случаев. Родоразрешение через естественные родовые пути не требует осуществления специальных мероприятий, связанных с наличием ГИ. Роды ведутся с применением спазмолитических и обезболивающих средств, особое внимание следует обратить на профилактику гипоксии плода. В результате длительных исследований были выработаны единые Европейские стандарты диагностики и легения заболеваний, передаваемых половым путем, в которых даны рекомендации по ведению беременности у женщин с ГГ (2006): Подготовка к беременности женщин с гастыми рецидивами. При планировании беременности у женщин с частыми рецидивами ГГ рекомендуется профилактическое назначение нуклеозидных аналогов за 3—4 мес. до зачатия. Учитывая длительность курса, препаратом выбора является валацикловир (валтрекс) в дозировке 500 мг/сут один раз в день. Ведение беременных женщин с первым эпизодом ГГ. а) Заражение в I и II триместрах беременности. Лечение беременной должно соответствовать ее клиническому состоянию и часто требует стандартных доз АЦ перорально либо внутривенно. Предпринимая все меры по сохранению беременности, следует придерживаться выжидательной тактики и планировать роды через естественные родовые пути (риск рождения больного ребенка составляет 50 % и более). Постоянный прием АЦ в последние 4 нед. беременности может предупредить развитие рецидива к моменту родов, в этом случае отпадает необходимость кесарева сечения. б) Заражение в III триместре беременности. Следует рассмотреть возможность проведения кесарева сечения во всех случаях, особенно если симптомы герпеса наблюдаются за 6 нед. до родов, поскольку в этом случае риск выделения вируса из половых путей во время родов очень велик. Если нет возможности избежать родов через естественные родовые пути, может быть показано лечение матери АЦ (800 мг/сут ежедневно до момента рождения ребенка). Ведение беременных женщин с рецидивирующим ГГ. Риск рождения больного ребенка составляет 3—4 %. Последовательное проведение культуральных исследований на позднем сроке беременности для прогнозирования выделения вируса в момент родов не показано. Кесарево сечение для предотвращения герпеса у новорожденных не проводится у женщин, у которых к моменту родов отсутствуют поражения в области гениталий. Если симптоматически выраженные рецидивы ГГ в III триместре короткие и к моменту родов типичных герпетических поражений нет, то кесарево сечение не требуется. He доказаны преимущества взятия материала для выделения вируса в момент родов с целью определения состояния бессимптомного носительства ВПГ у новорожденного. Легение женщин с генитальными поражениями к моменту нагала родов. Доказано, что риск заражения плода при нормальных родах незначителен и его необходимо оценить относительно риска кесарева сечения для матери. Беременных со свежими высыпаниями следует родоразрешать путем кесарева сечения, при этом, если излитие околоплодных вод уже произошло, безводный промежуток не должен превышать 6—12 ч. В остальных случаях родоразрешение проводится через естественные родовые пути. После родов ребенка изолируют до выздоровления матери. Для исключения инфекции новорожденного наблюдают в течение 12—14 сут. Ни один из антивирусных препаратов не лицензирован для применения во время беременности. Больше всего данных накоплено в отношении АЦ, который, следовательно, нужно предпочесть фамцикловиру и валацикловиру при клинических показаниях. | |
|
| |
| Всего комментариев: 0 | |