17:53 Корь | |
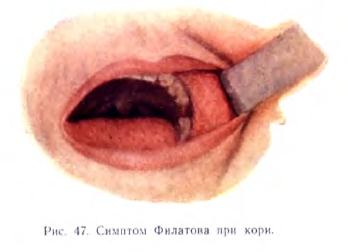
Этиология. Возбудитель кори относится к фильтрующимся вирусам. Он весьма нестоек и вне человеческого организма быстро погибает. В продромальный период и в первые дни высыпания вирус постоянно находится на слизистых оболочках дыхательных путей, рта и конъюнктивы, а также в крови больного. Эпидемиология. Восприимчивость человека к кори исключительно высока. Ею переболевает не менее 95% всех людей; таким образом, корь является одной из самых распространенных болезней. Представление о том, что корь только детская болезнь, сложилось лишь вследствие того, что большинство населения переносит ее в детстве. Если корь заносится в какую-нибудь местность, где долго не было кори и где мало людей болело ею раньше, то развиваются обширные эпидемии, поражающие почти поголовно все население. Такая эпидемия была описана Панумом в 1846 г. на Фаррерских островах. Такое же поголовное распространение среди не болевших корью получает эта болезнь при заносе в детские коллективы, если не установить карантина и не принять мер специфической профилактики. Наиболее высока заболеваемость корью среди детей до 5 лет, редко болеют ею дети до 6 месяцев и в виде исключения — естественно вскармливаемые дети до 3 месяцев, что объясняется передачей невосприимчивости через плаценту и с молоком матери (пассивный иммунитет). В тех очень редких случаях, когда мать незадолго до родов заболевает корью, ребенок родится уже больным корью в результате внутриутробного заражения. Заболевания корью, существуя постоянно в населенных пунктах, по временам могут дать большие эпидемические вспышки, обычно через 2—4 года (периодичность эпидемий). Характерны сезонные колебания заболеваемости корью, именно усиление ее в холодное время года (в поздние осенние и зимне-весенние месяцы), что в значительной степени обусловливается изменяющимися в это время бытовыми и гигиеническими условиями жизни (большая скученность, недостаточное пользование воздухом и светом и др.). Единственным источником заражения является больной корью. Он становится заразным с самого начала продромального периода и остается таковым до конца высыпания (после 5 дней от начала высыпания больной уже не является заразным; период заразительности больного при наличии у него осложнения удлиняется еще на 5 дней). Инфекция переносится воздушно-капельным путем при чихании, кашле непосредственно от больного к здоровому. Через третье лицо, а также через вещи и предметы коревая инфекция, как правило, не передается; это наблюдается исключительно редко и возможно лишь при непосредственном переходе обслуживающего лица от больного к здоровому или же при передаче инфицированных предметов от больного к здоровому. Разносясь током воздуха, вирус кори может проникать через щели в стенах и замочные скважины в помещение, соседнее с тем, где находится больной, а также через вентиляционные трубы из нижнего этажа в верхний. Этим объясняется наблюдающееся иногда распространение кори без непосредственного соприкосновения с больным. Ввиду нестойкости коревого вируса после того, как больной удален из помещения, а также по окончании болезни не требуется производства дезинфекции, а достаточно хорошо проветрить и тщательно убрать помещение. Плохие жилищно-бытовые условия — теснота, несоблюдение чистоты и правил гигиены — способствуют распространению заболеваемости и повышению смертности от кори. После перенесенной кори остается, как правило, пожизненный иммунитет. В организме переболевшего образуются коревые антитела, сохраняющиеся в течение всей жизни (с этим связаны предохранительные свойства сыворотки крови взрослых людей). Повторные заболевания корью встречаются редко, не чаще, чем в 1—1,5% случаев; они наблюдаются главным образом у ослабленных детей, перенесших в первый раз, кроме кори, одновременно и другие заболевания, отчего по-видимому, у них и не выработался достаточно прочный иммунитет по отношению к кори. Существует взгляд, что дети, перенесшие ослабленную, так называемую митигированную корь, после сделанных им про-тивокоревых прививок не всегда приобретают иммунитет. Однако проведенные в течение ряда лет специальные наблюдения опровергают эту точку зрения. Тем не менее в практике проведения противокоревых прививок в случае наступившего контакта с коревым больным принято считать, что дети, перенесшие в прошлом митигированную корь, не имеют иммунитета, и следует включать их в число подлежащих прививкам. Это основано на том, что при диагностике мигигированной кори, протекающей при наличии слабо выраженных симптомов, могут иметь место ошибки, когда за корь будет принято другое заболевание, ее симулировавшее. Патогенез. Влияние коревого вируса на организм весьма сложно и своеобразно. При кори уже в начальный период очень ярко выражены аллергические проявления; ими и рано наслаивающимися осложнениями обусловливается тяжесть кори, а не проявлениями специфического токсикоза, свойственного скарлатине, дифтерии и дизентерии и слабо выраженного при кори. На высоте своего развития корь дает очень много проявлений, свойственных анафилактическим состояниям и сближающих ее с сывороточной болезнью (характер сыпи, катар слизистых, лейкопения и другие изменения крови, ваготонические реакции со стороны вегетативной нервной системы и др.). Коревая инфекция вызывает двоякого рода расстройства в организме, так как коревой вирус, с одной стороны, является сильным ядом для клеток нервной системы и эпителия слизистых, а с другой — обладает резким аллергизирующим влиянием. Выражением этих его свойств является ранимость центральной нервной системы, эпителия слизистых значительная реакция со стороны лимфатического и кровотворного аппарата, сильное расстройство барьерных функций, нарушение витаминного хозяйства (в первую очередь в отношении витамина А и С), снижение иммунитета и создание общей и местной повышенной чувствительности к вторичной инфекции, особенно в тех системах организма, где ярче всего проявляется действие возбудителя кори (дыхательные и пищеварительные пути). Таким образом, коревой вирус подготовляет почву для возникновения осложнений различной этиологии. Указанные изменения иммунобиологического состояния, вызванные корью, вполне объясняют необходимость создания наиболее благоприятных условий обстановки и режима для больных корью, особенно детей раннего возраста. Клиника. В течении кори отчетливо выделяются четыре периода: 1) инкубационный (скрытый), 2) продромальный, 3) период высыпания и 4) период выздоровления (в течение которого наблюдается пигментация сыпи). Период инкубации (от момента заражения до начала клинических проявлений) длится 8—11 дней, редко до 3 недель. В этом периоде клинических изменений нет. Отмечаются лишь своеобразные морфологические и физико-химические изменения крови (сначала увеличение, а затем падение числа лейкоцитов, изменение вязкости, свертываемости и др.). Удлиненный инкубационный период (21—28 дней) наблюдается после применения контактировавшим детям предохранительных прививок против кори, а также иногда в тех случаях, когда корью заражается больной другой инфекционной болезнью (например, скарлатиной). Продромальный период длится 3—5 дней и, таким образом, от момента заражения до появления сыпи проходит обычно 12—15 дней. Продромы начинаются повышением температуры (38—39°), изменением общего состояния, катарами слизистых оболочек. Появляется насморк, конъюнктивит, кашель, обычно сухой и навязчивый, нередко принимающий грубый, лающий характер, как при дифтерийном крупе. Кожа обычно остается чистой; иногда в течение продромального периода на туловище, реже на лице, появляется сыпь в виде мелких разбросанных пятен, значительно реже скарлатиноподобная. Наиболее характерны изменения со стороны слизистой рта и зева. При осмотре их в продромальном периоде наблюдается весьма важный симптом, впервые описанный Филатовым (симптом Филатова). Этот симптом состоит в мелком отрубевидном шелушении эпителия на слизистой щек против коренных зубов, часто вначале у вторых нижних моляров, также на внутренней поверхности губ и на деснах в виде мелких беловатых блестящих пятнышек, окруженных небольшой краснотой (рис. 47). Слизистая теряет свой блеск, становится шероховатой и принимает пестрый вид. Пятна эти появляются в среднем за 2, а иногда и за 3—4 дня до высыпания.
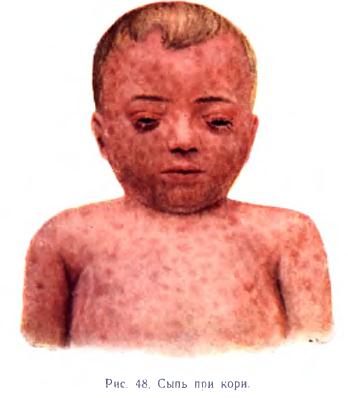
Пятна Филатова иногда бывают очень малы и неясно выражены, а поэтому их обнаружение требует хорошего освещения. В то же время или несколько позднее в зеве отмечается пятнистая ангина. Симптом Филатова патогномоничен для кори, т. е. наблюдается только при ней, и имеет большое значение, позволяя рано поставить диагноз, в начале продромального периода, до появления сыпи, изолировать больного и провести профилактические прививки, что может предотвратить развитие эпидемии. Высыпание. В конце четвертых суток лихорадочного процесса все явления достигают наибольшей силы, и начинает появляться типичная пятнисто-папулезная сыпь (рис. 48). Раньше всего она появляется на лице, на лбу, за ушами, потом распространяется по всему лицу, особенно обильно располагаясь посередине лица (нос, подбородок, губы); этим коревая сыпь резко отличается от скарлатинозной, при которой центр лица остается белым (скарлатинный треугольник). На 2-й день сыпь переходит на туловище, на 3-й на конечности. Нередко приходится наблюдать, что коревая сыпь в первый же день распространяется по всему телу, но и в этих случаях отмечается этапность высыпания в виде усиления его интенсивности на туловище и конечностях на вторые и третьи сутки. Характер сыпи — пятнисто-папулезный: начинаются изменения кожи с образования небольшой папулы — пятнышка, несколько возвышенного над уровнем кожи, которое потом увеличивается в размере, принимает неправильные зубчатые очертания и при осмотре сбоку и на ощупь заметно выступает над уровнем окружающей кожи (эксудативный характер сыпи).
Местами сыпь сливается в неправильного вида поля, но даже при слиянии на значительном протяжении всегда остаются участки неизмененной кожи. Окраска сыпи может быть весьма различной — от розовой до насыщенно красной и цианотичной. Обилие ее различно. Нередко одновременно появляются мелкие кровоизлияния, не имеющие, однако, плохого прогностического значения. Сыпь держится около 4 дней, затем начинает бледнеть, причем процесс ее ликвидации протекает в той же последовательности, как и процесс высыпания. На месте сыпи остаются темные пятна. Пигментация держится 1—1,5 недели и может иметь значение при постановке ретроспективного диагноза кори (т. е. в тех случаях, когда больной в разгар болезни не состоял под медицинским наблюдением) . Иногда после побледнения сыпи наблюдается незначительное отрубевидное шелушение на лице и на туловище (в отличие от шелушения при скарлатине, не затрагивающего подошв и ладоней). В разгар процесса (на 2—3-й день высыпания) наблюдается довольно тяжелая картина: температура высокая, общее состояние сильно расстроено, лицо покрыто сыпью, одутловато, слившиеся от выделяемого веки, обильный насморк, сильный сухой навязчивый кашель, в зеве — набухлость и краснота. Нередко, особенно у маленьких детей, наблюдается учащенный жидкий стул с зеленью и примесью слизи (иногда отмечаемый уже в продромальном периоде). Co стороны крови в продромальном периоде и в начале высыпания отмечается лейкопения, уменьшение нейтрофилов, тромбопения. Симптом Филатова к концу и даже к середине высыпания исчезает. Отмечается умеренное общее сочное припухание периферических желез. В моче часто положительная диазореакция. Одновременно с побледнением сыпи (на 4—5-й день высыпания) начинает довольно быстро улучшаться общее состояние и несколько медленнее проходят катары. Весь лихорадочный процесс длится примерно 7—8 дней. После падения температуры остается, однако, нередко раздражительность, плохой сон, отсутствие аппетита и неустойчивость кишечника. Формы кори. Корь может дать ряд вариантов, отличающихся по тяжести. Иногда наблюдаются очень легкие случаи заболевания, когда все симптомы выражены очень слабо, процесс быстро проходит и не дает осложнений. Нередко в таких случаях отдельные периоды кори протекают атипично и ускоренно, с небольшой температурной реакцией, со слабо выраженными катаральными явлениями и сыпью. Такое легкое течение наблюдается нередко у детей в возрасте до 4—5 месяцев, когда пассивный прирожденный иммунитет начинает исчезать, но еще не полностью исчез. Особенно же часто оно встречается после применения противокоревых прививок в тех случаях, когда ими не удалось предупредить заболевание и оно развилось в облегченной форме (так называемая митигированная корь). При этом обычно инкубация удлинена, продромальный период отсутствует или укорочен до 1—2 дней, слабо выражены катаральные явления, симптом Филатова часто отсутствует или едва намечен, сыпь большей частью скудная (иногда, впрочем, и довольно обильная, но быстро высыпающая, без характерного для обычной кори этапного развития); общее течение болезни очень легкое, как правило, без осложнений. В других случаях, наоборот, наблюдаются тяжелые формы. Их тяжесть чаще всего определяется очень быстро наступающим воспалением легкого с развитием цианоза и одышки. Гораздо реже, почти как исключение, наблюдаются гипертоксические формы кори, когда больной гибнет в первые дни заболевания от интоксикации, без осложнений. В этих случаях наблюдаются иногда геморрагии в кожу и кровоточивость в слизистые оболочки (геморрагическая форма). Обычно, однако, смерть при кори зависит от осложнений. Осложнения. Наиболее частыми и опасными являются осложнения со стороны дыхательного тракта, особенно пневмонии. Слизистые оболочки дыхательных путей находятся в состоянии сильного раздражения под влиянием коревого яда; он действует не только на эпителий, вызывая его гибель, но проникает глубже, вызывая воспаление стенки трахеи и бронхов, перибронхиальной ткани и самой легочной паренхимы. В связи с этим наблюдаемые при кори ларингиты и бронхиты дают нередко тяжелое и длительное течение. Коревые ларингиты дают иногда картину, напоминающую дифтерийный круп. В продромальном периоде они протекают нередко по типу ложного крупа. Эти ранние ларингиты большей частью проходят благополучно, так как лежащие в основе их изменения не глубоки; только в редких случаях они могут привести к стойкому стенозу. Иногда ларингит, начавшийся в продромальном периоде и почти исчезнувший к периоду пигментации, вновь обостряется на 8—10—12-й день болезни, иногда же он впервые возникает в это время. Это обострение или возникновение ларингита может быть связано нередко с так называемой «второй аллергической волной», при которой наблюдается ухудшение общего состояния и появление ряда осложнений. Такие поздние ларингиты являются более опасными: имея в своей основе некротическо-язвенные поражения гортани, они протекают или вяло, длительно, с афонией, беззвучным кашлем, иногда приводят к развитию гнойного перихондрита гортанных хрящей, или же довольно бурно, с развитием нарастающего стеноза, требующего оперативного вмешательства (в этих случаях показана трахеотомия, а не интубация). Следует помнить и постоянно иметь в виду, что возникновение стеноза при кори может зависеть от наслоения дифтерийной инфекции (комбинация кори и дифтерии). Дифференциальная диагностика коревого ларингита от истинного дифтерийного бывает часто весьма затруднительной. Отрицательные результаты обязательно проводимых в этих случаях бактериологических исследований не могут иметь решающего значения. Поэтому рекомендуется в подобных случаях, руководствуясь клинической картиной, вводить противодифтерийную сыворотку. Трахеобронхиты сопровождают обычно весь острый период болезни (период сыпи). Коревые пневмонии обусловливаются как влиянием самого коревого вируса, так и наслоением вторичной диплострептококковой инфекции. Они могут возникать уже в продромальном периоде кори, но чаще развиваются во время высыпания или позднее. Ранние пневмонии прогностически более опасны, особенно у маленьких детей, страдающих рахитом и гипотрофией. Коревые пневмонии бывают обычно разбросанного характера, чаще мелко очаговые (лобулярные), и сопровождаются бронхитом (бронхопневмонии). Процесс захватывает постепенно большие пространства легочной ткани, вызывая кашель с мокротой, одышку, высокую неправильную температуру. Исходами таких пневмоний бывают нередко бронхоэктазы (расширения бронхов) в связи с указанным выше воспалительным изменением стенки бронха (перибронхиты) и сморщиванием легкого вследствие развития соединительной ткани (циррозы). Нередко к пневмонии присоединяется гнойный плеврит. Иногда развивается гангрена и абсцессы легкого (абсцедирующие пневмонии). Пневмонии поражают чаще всего маленьких детей в возрасте до 3 лет и являются наиболее частой причиной летальности от кори. У ослабленных детей, а также при запоздалом лечении пневмонии принимают затяжное течение, длятся неделями, способствуют усилению дистрофии и наслоению гнойных очагов. Эффективность современных методов терапии пневмонии во многом зависит от своевременности их распознавания и лечения. Другим наиболее частым осложнением являются поражения пищеварительного тракта; нередко наблюдаются различные стоматиты, из которых наиболее опасен гангренозный стоматит и так называемый водяной рак щеки, или нома. Это осложнение встречается и при некоторых других заболеваниях, обычно у истощенных, неправильно и недостаточно питавшихся детей (брюшной тиф, дизентерия). Начинается болезнь с инфильтрата слизистой щеки, который идет вглубь, захватывая кожу, и в центре начинает подвергаться гангренозному распаду, причем иногда вся щека и губы, а нередко и челюсть подвергаются омертвению. Это осложнение чаще всего ведет к смерти, но иногда процесс останавливается и больной излечивается. Нома в настоящее время встречается очень редко, главным образом у очень истощенных детей. У девочек подобного рода поражение может развиться в области половых губ. Иногда могут развиться септические шейные лимфадениты стрептококковой этиологии. Весьма часты осложнения со стороны кишечника. В продромальном периоде и во время высыпания наблюдаются поносы, которые возникают вследствие действия коревого вируса; обычно они заканчиваются к началу периода выздоровления. Позднее возникающие колиты со слизисто-кровянистым поносом часто бывают обусловлены дизентерийной инфекцией: они развиваются у детей, раньше болевших дизентерией или же находившихся в контакте с дизентерийными больными. Эти колиты при кори часто принимают затяжное, упорное течение, особенно у маленьких детей, значительно отягчают состояние, приводят к дистрофии, истощению, а нередко и к смерти. Помимо дыхательного и пищеварительного тракта, при кори поражаются слизистые оболочки и других органов; наблюдаются конъюнктивиты, блефариты, отиты — простые и гнойные. Отиты — осложнение, весьма нередкое при кори. Ранние коревые отиты часто бывают катаральными; они довольно редко по сравнению со скарлатиной приводят к перфорации барабанных перепонок или же к необходимости их парацен-тез а. Более тяжело течение поздних отитов, развивающихся после высыпания; они обычно гнойные, могут давать затяжное течение, осложняться мастоидитом (правда, значительно реже, чем при скарлатине) и являться источником сепсиса, а иногда легочных абсцессов. При таком затянувшемся течении отита, когда, несмотря на проведение ранней и достаточной по дозировке пенициллинотерапии и всего комплекса лечебных мероприятий, процесс все же продолжается, необходимо быть очень внимательным и в случае развития мастоидита вовремя произвести хирургическое вмешательство. К редким осложнениям кори относятся энцефалиты, развивающиеся обычно в период побледнения сыпи (на 5—6-й день болезни). В части случаев они заканчиваются полным выздоровлением, но могут привести и к стойким невро-психическим дефектам. Принимая во внимание вирусную этиологию кори и присущую вирусам способность поражать нервную систему, можно предположить специфический генез этих энцефалитов. Гнойные менингиты, наблюдающиеся при кори, возникают в результате вторичной инфекции при осложнениях кори пневмонией и отитом. Весьма характерно влияние кори на хронические инфекции, особенно на туберкулез. Туберкулезный процесс, протекавший до заболевания корью доброкачественно, может нередко после кори дать вспышку и перейти в активную прогрессирующую форму (милиарный туберкулез). Поэтому детей, больных туберкулезом, следует особо строго охранять от заражения корью и при происшедшем контакте немедленно проводить разобщение и рано вводить максимальную дозу противокоревой сыворотки или гамма-глобулина. Причиной такой чувствительности туберкулезного процесса и кори является, как полагают, частота поражения дыхательных путей и наличие перибронхитов, вовлекающих в воспаление бронхиальные железы, несущие в себе инкапсулированный очаг; кроме того, корь вызывает состояние измененной реактивности и понижение иммунитета (переход во время кори положительной реакции Пиркета в отрицательную). Под влиянием кори не только может наступать обострение хронических инфекций, но ввиду снижения иммунитета и сопротивляемости возможно и более легкое заражение любой другой инфекционной болезнью, которая в данный момент окружает больного, или же активация той, которая до этого гнездилась в нем, не давая клинических проявлений. Так, известны случаи, когда у больных корью в течение заболевания реакция Шика из отрицательной переходит в положительную, когда снижается титр реакции Видаля, обостряется дизентерия, оживляются чесотка, пиодермия, присоединяются другие инфекции. Эти факты имеют большое значение в организации госпитализации и ухода за больным корью. Предсказание и смертность. Предсказание зависит от возраста и состояния ребенка, а также от того, возникли ли осложнения. Корь наиболее опасна для маленьких детей в возрасте до 3 лет, особенно для слабых детей, больных рахитом и туберкулезом. Неосложненная корь чрезвычайно редко может привести к смерти. Погибают больные корью от осложнений, главным образом от пневмонии, а маленькие дети, кроме того, от колитов, истощения, сепсиса и номы. Может также повести к гибели развившийся после кори туберкулез. В последние годы в связи со значительными успехами терапии коревых осложнений, в частности применением сульфаниламидо- и пенициллинотерапии, а также расширением всего комплекса лечебных мероприятий летальность от кори резко снизилась. Гигиена, уход и лечение. Значительные изменения иммунобиологического состояния, вызываемые корью, диктуют необходимость создания наиболее благоприятной окружающей обстановки и правильного лечебно-охранительного режима, способствующих повышению сопротивляемости организма больного. Гигиена имеет огромное значение. Особое внимание необходимо уделить чистоте воздуха и постоянному проветриванию помещения. В теплую погоду больной может находиться на открытом воздухе. Температура воздуха в комнате не должна быть высокой (15—17°). Помещение ни в коем случае не должно затемняться. Свет является важнейшим биологическим фактором, повышающим устойчивость организма. Ввиду некоторой светобоязни необходимо положить больного головой к источнику света так, чтобы свет не падал ему в глаза. Нельзя занавешивать свет красными шторами или зажигать красные лампочки. Это не оказывает благотворного влияния на процесс, создавая лишь раздражающую обстановку для больного. Больной должен систематически получать ванны и умываться ежедневно. Лишение воды является весьма губительным. По отношению к кори среди населения существуют наиболее вредные предрассудки: из-за боязни «простуды» ребенка при кори лишают чистого воздуха, без которого не может идти правильно выздоровление; боятся купать, а также умывать его, занавешивают окна темными или красными шторами. Всем этим объясняется возможно тяжелое течение кори и ее многочисленные тяжелые осложнения, высокая смертность, которые наблюдаются среди детей тех семей, где не изжиты еще все эти предрассудки. Питание больного корью должно быть полноценным, пища должна содержать полноценные белки, жиры, углеводы, находящиеся в овощах и фруктах, и витамины. В начальном периоде при наличии жидкого стула, особенно у маленьких детей, пища должна быть жидкая и полужидкая и легко усвояемая: молоко, особенно в виде кефира и простокваши, кисели, компоты. Позднее — мясо, рыба, овощи, фрукты. Конечно, для грудных детей огромное значение имеет вскармливание грудным молоком. В период выздоровления больной получает рыбий жир; витамины в виде соков и препаратов должны даваться во все периоды болезни и по выздоровлении (следует помнить, что при кори происходит особенно резкое обеднение организма витаминами А и С). Необходим тщательный уход за слизистыми оболочками и кожей. Глаза ежедневно (2 раза в день и чаще) промывают 2% раствором борной кислоты или кипяченой водой; веки смазывают вазелином. При резком конъюнктивите и светобоязни, особенно у тех детей, у которых были изменения на конъюнктиве и роговице (фликтена, кератит), легко обостряющиеся при кори, можно, помимо промывания глаз 0,85% раствором NaCl, закладывать на конъюнктиву 2% ксероформную мазь. При сильных отделениях из носа в нос впускают каплями теплое масло, а при значительном затруднении носового дыхания — 1—2 раза в день раствор адреналина. Медикаментозное лечение. При неосложненной кори нет необходимости прибегать к сердечным средствам, так как при кори сердечно-сосудистый аппарат вообще мало страдает. Лишь в очень редких случаях тяжелой неосложненной кори токсического или геморрагического характера могут возникнуть такие показания. Применяют кофеин, камфару, кордиамин под кожу, вливают рингеровский раствор с глюкозой под кожу или внутривенно. При поносах и при значительных потерях воды, когда ослабевает тургор тканей, необходимо (помимо достаточной дачи жидкости через рот) вводить ее и под кожу. Вводится в зависимости от возраста 100—150 мл рингеровского раствора пополам с 5°/о раствором глюкозы. Явления трахеобронхита облегчаются при применении горячих (38—40°) ванн. Внутрь достаточно давать щелочные воды (боржом и др.) или 2% раствор питьевой соды по чайной (десертной, столовой) ложке в горячем молоке. Следует избегать в начальном периоде кори слабительных. Эта мера вообще в начале инфекционных заболеваний не нужна, а при кори вредна, так как может вызвать длительный и упорный понос, раздражая и без того раздраженную коревым ядом слизистую. Лечение осложнений. Явления ларингита, угрожающие развитием стеноза, помимо указанных выше мер ухода, требуют горячих ванн, общих и ножных, горчичных обертываний, дачи бромидов внутрь при беспокойстве, т. е. тех мер, которые рекомендуются и при дифтерийном крупе. Ввиду возможности инфицирования дифтерией больного корью «поздние» коревые крупы требуют тщательного исключения дифтерийной этиологии (повторные посевы на сыворотке), а в случае малейших подозрений — изоляции больного, удаления его из общего помещения и введения ему противодифтерийной сыворотки (10 000—20 000 AE, если требуется, повторно). Пневмонию лечат по общим правилам; в основу лечения кладется тщательно организованный уход, хорошее проветривание помещения, горячие ванны, горчичники и горчичные обертывания. Хороший эффект наблюдается от диатермии, а при затяжных формах, плевропневмониях и абсцедирующих пневмониях — от лечения ультракороткими волнами. Нельзя рекомендовать применение отхаркивающих (ипекакуану, сенегу), так мак при коревых пневмониях очень часто развиваются перибронхиты, яри которых усиление кашлевых толчков может способствовать развитию бронхоэктазов. Невыгодны также компрессы, так как у маленьких детей, особенно у страдающих рахитом, грудная клетка легко сдавливается компрессом: это мешает !нормальному дыхательному движению легкого и процессам восстановления. Банки не дают какого-либо эффекта и лишь травмируют больного. Вместо них лучше применять ,горчичники. Новую эпоху в деле лечения коревых пневмоний открыло применение сульфаниламидов и пенициллина. Сульфаниламиды, назначаемые в начале пневмонии, в ряде случаев быстро обрывают процесс, причем температура критически падает и состояние ребенка улучшается. Даже в далеко зашедших случаях при обширных мелкоочаговых поражениях наблюдается довольно быстрая ликвидация процесса и выздоровление больного. Доза при коревых пневмониях обычная. Лекарство дается с молоком, соком, киселем. Из побочных явлений наблюдается тошнота, рвота, лейкопения, нейтропения. При выраженных побочных явлениях необходимо временное прекращение лечения и введение достаточного количества воды. В случае неуспеха от лечения сульфаниламидами, а также при возникновении септического типа проявлений, как абсцедирующая пневмония, гнойный плеврит, шейные лимфадениты, перихондриты и др., очень эффективен пенициллин, применяемый по обычной методике. Вообще при более тяжелых картинах пневмонии у маленьких детей предпочтительнее с самого начала проводить пенициллинотерапию (в комбинации с сульфаниламидами или без них). При лечении гнойных отитов показано своевременное применение пенициллина. Местная терапия при отитах: применение тепла, УКВ, туалет уха при гноетечении. При гангренозных стоматитах и номе — полоскание и спринцевание слабым раствором марганцовокислого калия. При сильном запахе — втирание йодоформа в десны и распадающиеся ткани челюсти, переливание крови, применение противогангренозной сыворотки (15 000—20 000 AE ежедневно несколько раз) терапия УКВ. При нахождении в мазке винцентовской флоры — местное применение растворов сальварсана (10—15°/о). При колитах — тепло на живот, горячие ванны, питание, как при дизентерии, диатермия, озокерит, а также химиотерапевтические и антибиотические средства, применяемые при лечении дизентерии. При конъюнктивитах, если они принимают более тяжелое течение и сопровождаются язвенным поражением роговицы, — 2% ксероформная мазь, кокаин с атропином в конъюнктивальный мешок, пенициллиновые капли. Лечение осложнений со стороны глаз должно проводиться по указанию специалиста по глазным болезням. Профилактика. Заразительность кори очень значительна; иммунитета, если ребенок не болел раньше корью и если ему после контакта с больным корью не делается прививка против кори, не существует; поэтому опасность заражения в обычных условиях жизни детей очень велика 'и грозит особенно тяжелыми последствиями маленьким и слабым детям. Должны быть приняты особо строгие меры профилактики по защите от коревой инфекции детей и особенно детских коллективов (яслей, детских садов, больниц). Профилактика кори осуществляется в основном путем проведения противоэпидемических мероприятий и пассивной иммунизации. На первом плане стоит раннее распознавание кори и изоляция заболевшего, и то и другое имеет очень важное значение для своевременного применения специфической профилактики и быстрого проведения карантинных мер. Ребенок, изолированный от коллектива, в первые дни продромального периода может не быть источником распространения болезни. Отсюда — необходимость самого тщательного надзора за детьми, приходящими и приносимыми в коллектив, особенно при начале какого-либо лихорадочного заболевания. Всякий подозрительный на корь лихорадящий ребенок должен быть тщательно осмотрен (зев, слизистые) и изолирован в отдельном помещении от других детей. При соприкосновении с заболевшим здоровые дети, не болевшие корью, подвергаются карантину на 3 недели, а тем детям, которые подвергаются прививке коревой сывороткой (см. ниже), срок карантина удлиняют до 4 недель. При отсутствии разобщения с больным сроки карантина соответственно удлиняют на 5 дней (т. е. до 26 и 33 дней, исчисляемых со дня появления сыпи у больного). Выписка из больницы при отсутствии осложнений производится через 8—10 дней после появления сыпи. Помещения дезинфицируют путем проветривания, мытья и влажной уборки; формалиновой дезинфекции не требуется. Белье кипятят, платье чистят и проветривают. Специфическая профилактика. Применяется искусственная пассивная иммунизация. Она заключается в том, что здоровым детям, которые соприкасались с коревым больным в заразных стадиях (продромальный период, цветение) , вводят под кожу сыворотку крови человека (ребенка или взрослого), недавно переболевшего корью, которая содержит в себе вещества (антитела), препятствующие развитию коревого, вируса в организме заразившегося. В настоящее время этот метод видоизменен в том смысле, что впрыскивается сыворотка взрослого, поскольку почти все взрослые люди в детстве переболевают корью и вырабатывают к ней стойкий иммунитет. Такую сыворотку впрыскивают в количестве 30—60 мл внутримышечно или под кожу ребенку, который соприкасался с больным корью (место инъекции — обычно передне-наружная поверхность бедра). Дозировка сыворотки зависит: - от срока введения, — чем позднее она вводится от моменту контакта с больным, тем больше должна быть доза; - от состояния здоровья ребенка и его возраста. Чем раньше вводится противокоревая сыворотка, тем надежнее эффект предохранения. Обычно рекомендуется впрыскивать сыворотку не позднее 4-го дня после контакта (при впрыскивании сыворотки на 4-й день после контакта с больным корью заболевают 15%; на 5-й день — 29%; на 6-й день — 65%; после 6-го дня — 89%: При малых дозах введенной сыворотки (30 мл), примененной в первые дни инкубации, удается или предупредить заболевание, или же значительно ослабить степень его проявления (так называемая митигированная корь). При больших дозах сыворотки (60 мл) в случае раннего введения ее (до 4—5-го дня после контакта с больным корью) можно почти полностью предотвратить заболевание корью. Проведение прививок после 7—8-го дня инкубационного периода мало надежно; при этом, несмотря на большие дозы сыворотки, не только не удается предотвратить заболевание, но и исключить возможность заболевания средней и даже тяжелой формой кори. Невосприимчивость к кори у привитых детей длится около 3—4 недель; если возникает возможность нового контакта с больными корью спустя 3—4 недели, необходимо добавочно ввести сыворотку в меньшем количестве, но не менее 30 мл. Обязательным противокоревым прививкам подлежат: 1) дети в возрасте от 3 месяцев до 4 лет, имевшие контакт с больными корью; в детских садах прививки распространяг ются и на детей в возрасте от 4 до 7 лет; 2) дети, находящиеся на излечении в детских больницах, санаториях независимо от возраста; 3) дети дошкольного возраста старше 4 лет, страдающие каким-либо хроническим заболеванием или выздоравливающие после острых заболеваний; 4) дети, больные туберкулезом. В больнице всем детям впрыскивают не меньше 60 мл сыворотки. В яслях при возникновении заболевания корью здоровым детям впрыскивают по 30 мл сыворотки, а слабым и происходящим из семей, где есть больные. Туберкулезом — по 60 мл, чтобы по возможности предохранить их от заболевания корью. В России применение противокоревых прививок прочно вошло в широкую практику, а сама методика изготовления сывороток получила значительное усовершенствование. В последние годы из сыворотки получен препарат гамма-глобулина, имеющий в 25 раз большую концентрацию антител по сравнению с исходной сывороткой. Это дает возможность вводить вместо 30—60 мл сыворотки 1,5—3 мл гамма-глобулина, содержащего 20% белка; при содержании в гамма-глобулине 10% белка вводится 3—6 мл. Профилактика. Меры профилактики кори в детских учреждениях должны быть прежде всего направлены на недопущение заноса кори. Это требует: 1) организации тщательного выявления кори и немедленной сигнализации о всех имевших место случаях общения детей данного детского учреждения с заболевшими корью вне стен учреждения; 2) немедленного выяснения причин неявки детей в учреждение; 3) производства тщательного ежедневного обследования детей перед их приемом. При происшедшем заносе кори в целях предупреждения ее распространения необходимо: 1) проводить строгую изоляцию групп детей, причем не только в спальнях, игралках, но и в раздевальнях, фильтрах и т. д.; 2) прекратить прием вновь поступающих детей, не болевших корью, на срок 28 дней с момента изоляции последнего больного; 3) сделать противокоревые прививки контактировавшим детям. За последние годы проводится организация при яслях изолированных — карантинных — групп для детей, контактировавших с коревым больным. В настоящее время в научных институтах России успешно проводятся исследования по разработке метода активной иммунизации против кори. | |
|
| |
| Всего комментариев: 0 | |