12:54 Опоясывающий герпес | |
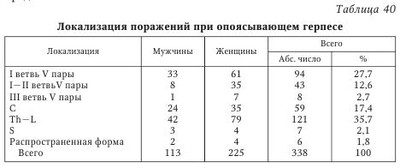
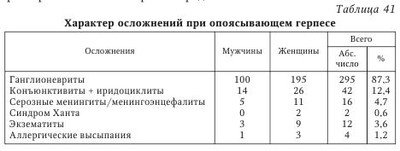
Альфа-герпесвирусы, к числу которых относятся вирус ветряной оспы — опоясывающего герпеса, вирус варицелла-зостер (ВВО—ОГ, ВВЗ), характеризуются коротким циклом репродукции с цитопатическим эффектом в клетках инфицированных культур. ВВЗ служит причиной поражения покровных тканей и респираторного тракта естественных хозяев, способен персистировать в центральной нервной системе, поддерживая латентную инфекцию, нередко сопровождающуюся периодическими обострениями. ВВЗ тесно ассоциирован с инфицированными клетками и освобождается из них с трудом. Инфекция, вызываемая ВВЗ, реализуется воздушно-капельным путем. Первичная манифестация инфекции в молодом возрасте обусловлена клиникой ветряной оспы (ВО), затем следует латентная стадия с персистенцией вируса в организме (макрофаги периферической крови, печени, нейроны и др.) и при определенных условиях происходит реактивация вируса с проявлением разнообразных клинических форм, одной из которых является опоясывающий герпес (вторичная инфекция, ОГ). В связи с этим следует говорить о хронической инфекции, обусловленной ВВЗ. Размножение ВПГ и ВВЗ происходит в полиморфноядерных лейкоцитах и моноцитах. Связь с лейкоцитами обеспечивает вирусу защиту от факторов гуморального иммунитета и создает реальные предпосылки для последующей диссеминации. Вирус ВВЗ обнаруживается также и в эритроцитах, в которых образуются включения. Показано, что более половины случаев заболевания ОГ приходится на пациентов старше 50 лет. Известно, что реакции гуморального иммунитета не являются определяющими в борьбе с рецидивами ОГ и лишь частично защищают от экзогенного вируса. Риск реактивации ВВЗ резко возрастает у лиц, имеющих иммунодефициты различного генеза. Воспалительный процесс является причиной интенсивных болей в продромальном периоде до появления характерной сыпи, возможен зуд. Пациенты характеризуют эту боль как жгучую, колющую, стреляющую или пульсирующую. В это время пациент обследуется у различных специалистов. Через 2—3 дня (реже через 7 дней) на фоне болей в дерматоме появляется герпетическая сыпь: эритема, папулы, через 2—3 дня — везикулы, возможно их группирование. Затем появляются пустулы, через 3—5 дней на месте везикул отмечаются эрозии и образуются корочки, которые исчезают к концу 3-й или 4-й недели. После разрешения ОГ надолго могут оставаться шелушение, гипо- или гиперпигментация. У иммунокомпетентных лиц инфекция ОГ или ВПГ часто является причиной паралига Белла (идиопатический паралич лицевого нерва). Реактивация ВВЗ в коленчатом ганглии может вызывать кожные проявления в области распределения его периферических нервов в слизистых и на коже, в области уха и на боковой поверхности языка. Такие симптомы вместе с параличом лицевого нерва составляют синдром Рамсея — Ханта, при котором поражение VII черепно-мозгового нерва сопровождается вестибулокохлеарными проявлениями. При наличии вторичной иммунологической недостаточности (ВИН) у больных ОГ герпетическая сыпь может появляться вдали от пораженного дер-матома, возможно развитие асептического менингита, острого или хронического энцефалита, миелита, поражение органов зрения, развивается диссеминированный ОГ, постзостерная невралгия. Большой интерес вызывает концепция «zoster sine herpete» («зостер без герпеса»), когда реактивация ВВЗ вызывает боли, но не сопровождается высыпаниями на коже (эту форму еще называют абортивной). Считают, что такая концепция справедлива только при вирусологическом или серологическом подтверждении реактивации ВВЗ у больных с острым болевым синдромом. В табл. 39 приводится классификация ВВЗ-инфекции. Примеры клинигеского диагноза: 1. Опоясывающий герпес, распространенная форма, ганглионит тройничного узла справа, поражение кожи лица, кератоконъюнктивит. 2. Опоясывающий герпес, локализованная нервная форма, ганглионеврит Th4 — слева. В клинике ОГ серьезное значение имеет синдром постзостерной невралгии (ПЗН), патогенез которого остается нераскрытым. Многие авторы указывают на постинфекционный иммуноопосредованный механизм развития ПЗН, т. е. когда ВВЗ уже не обнаруживается и нет его прямого деструктивного воздействия на нейроны, а патологические изменения обусловлены иммунным ответом организма. Вируснейтрализующие антитела к белкам оболочки ВОГ в части случаев перекрестно реагируют с основным белком миелиновых оболочек, что лежит в основе постинфекционной демиелинизации. Показано, что ПЗН не чувствительна к антивирусной терапии, но хорошо купируется при использовании противогерпетических иммуноглобулинов направленного действия. Это отрицает участие вируса в генезе ПЗН и подтверждает роль иммуноопосредованных механизмов. Особенно прогностически неблагоприятным является угнетение клеточно-опосредованных иммунологических реакций, так как риск активизации ВОГ существенно возрастает. Так, в частности, показано, что чем дольше происходит нормализация Т-клеточного звена иммунитета, тем длительнее острая зостерная боль. Раннее назначение противогерпетических препаратов на 30 % снижает риск развития синдрома ПЗН. Нередко при ОГ и ПЗН выявляется аллодиния — боль, вызванная раздражителем, который в норме не вызывает болевых ощущений, например при легком прикосновении к области поражения ватным тампоном. В 2002 г. в Санкт-Петербургской инфекционной больнице им. С. П. Боткина находилось 395 пациентов с герпесвирусной инфекцией. Из них у 349 человек был ОГ, у 40 — инфекция, вызванная ВПГ, у 6 — ВЭБ-инфекция. У 11 человек была диагностирована первичная форма инфекции — ветряная оспа (ВО), у 338 — ОГ. Средний возраст пациентов с ВО — 22,3 года. Заболевание протекало преимущественно в среднетяжелой и тяжелой формах. Больные с ОГ составили 85,6 %, из них мужчин — 113, женщин — 225. Соотношение мужчин и женщин было 1 : 2. Преобладали лица старше 70 лет, молодых больных (до 39 лет) было 6,6 %. По сравнению с предшествующими годами увеличилось число больных возрастной группы 70—79 лет (51,7 %). Очевидно, что подавляющее число больных относилось к социально незащищенной группе (пенсионеры, инвалиды). Практически все больные имели тяжелую сопутствующую патологию: сахарный диабет (7), лимфома (1), лимфогранулематоз (1), рак молочной железы (1). Кроме того, у большинства больных старших возрастных групп была патология сердечно-сосудистой системы (ИБО, гипертоническая болезнь, кардиосклероз, атеросклероз сосудов головного мозга). Совокупность этих факторов требовала дополнительных расходов на медикаменты и повышенного ухода со стороны медперсонала. У 43 % больных высыпания локализовались на лице (тройничный нерв) и у 35,7 % — в области грудной клетки и поясницы. Локализация поражений ОГ представлена в табл. 40. Лишь у 10 (3 %) пациентов заболевание протекало без осложнений. У большинства (87,3 %) заболевание осложнялось ганглионевритами. При локализации герпетических высыпаний на лице отмечались поражение глаз, синдром Ханта, парезы лицевого нерва, при локализации голова/шея — серозные менингиты и менингоэнцефалиты. Кроме того, наблюдались осложнения со стороны кожных покровов при присоединении вторичных инфекций и аллергического фактора. Осложнения при ОГ представлены в табл. 41. Обращает на себя внимание тот факт, что у 14 пациентов (4,1 %) ОГ протекал на фоне ВИЧ-инфекции, которая была выявлена впервые. Из них 12 (85,7 %) составляли лица моложе 30 лет. Таким образом, из 14 больных в возрастной группе от 15 до 29 лет 12 (85,7 %) оказались ВИЧ-инфицированными. В этой группе у 6 (42,9 %) больных высыпания локализовались на коже грудной клетки и поясницы, у 4 (28,6 %) — на лице. Начиная с 70-х гг. прошлого века, опубликованы интересные работы, в которых показана связь между васкулопатией, вызванной ВВЗ, и инсультом (Jeffrey S., 2009). В эпидемиологическом исследовании ученые использовали данные, полученные Национальным исследовательским институтом здравоохранения Тайваня в 2006 г. В исследование было включено 7760 пациентов, которые получали лечение по поводу ОГ в период с 1997 по 2001 г. В группу сравнения включили 23 280 случайно выбранных пациентов. В течение периода последующего наблюдения, который продолжался 1 год, было выявлено 439 случаев инсульта. Получали лечение против ОГ 133 пациента, а остальные 306 человек составили контрольную группу. Логарифмический ранговый критерий показал, что после инсульта выживаемость у пациентов, которые раньше лечились от ОГ, значительно ниже, чем в группе контроля (р < 0,001). Риск развития инсульта возрастал на 31 % после инфекции, вызванной ВВЗ, по сравнению с контрольной группой, при этом риск возрастал более чем в 4 раза, если у пациентов отмечалось поражение глаз. Риск возрастал как для ишемического, так и для геморрагического инсультов у мужчин и женщин, однако это было характерно только для лиц старше 45 лет. Наиболее вероятное объяснение развития инсульта, по мнению автора, заключается в непосредственной инвазии ВВЗ в сосуды мозга, в которых происходит репликация вируса и развитие воспалительного процесса, что в дальнейшем может привести к окклюзии или разрыву сосудов; это, соответственно, проявляется в виде ишемического или геморрагического инсультов. Кроме того, такие факторы, как ПЗН, различные системные заболевания, атеросклероз на фоне общего состояния здоровья могут также повлиять на развитие инсульта. А. В. Зуев с соавт. наблюдали случай глубокой пузырной формы ОГ у пациентки с железодефицитной анемией. Пример. Больная Т., 30 лет, не замужем, в детстве болела ветряной оспой, обратилась к врачу через 1 нед. после начала болезни. Считала, что простудилась, в связи с чем отмечала сильные боли в правом боку с иррадиацией в паховую область. Через 2 дня она заметила на коже передне-боковой поверхности грудной клетки справа пятна ярко-красного цвета и на их поверхности мелкие пузырьки, которые сливались с образованием пузырей. Лечилась симптоматически без эффекта. При госпитализации состояние средней тяжести, температура тела 37,9 °С, кожа бледная. По органам и системам без особенностей. Живот овальной формы, при пальпации болезненность только в области высыпаний. Острое воспаление кожи носило распространенный характер и охватывало кожу заднебоковой подлопаточной области справа с переходом на переднебоковую поверхность грудной клетки справа до белой линии живота, по ходу межреберных промежутков. Кожа в области очага резко гиперемирована, отечна, на этом фоне видно много везикул размером 0,2—0,4 см и многочисленные пузыри до 4—5 см в диаметре с серозным содержимым, склонные к слиянию. Резкая болезненность в месте высыпаний и на окружающих участках. В общем анализе крови: Hb — 98 г/л, эритроциты — 3,8*1012/л, ЦП — 0,9, лейкоциты — 9,0*109/л, п/я — 2 %, с/я — 33 %, эозинофилы — 3 %, лимфоциты — 38 %, моноциты — 14 %, СОЭ — 13 мм/ч. Биохимический анализ крови, мочи без особенностей. Осмотр терапевта: железодефицитная анемия. Клинический диагноз: опоясывающий герпес, буллезная форма. Сопутствующий диагноз: железодефицитная анемия 1 степени. Гастроптоз. Очаговый зернистый гастрит по результатам эзофагогастродуоденоскопии (ЭФГДС). Лечение: ацикловир 800 мг 5 раз в сутки (первые 2 дня). Далее валтрекс (500 мг) по 2 таблетки 3 раза в сутки 7 дней. Дезинтоксикационная терапия, наружно — 2 % водный раствор метиленового синего, на стадии формирования корок — крем Унны. В конце 1-й недели лечения валтрексом крупные пузыри начали ссыхаться, некоторые вскрывались с образованием глубоких эрозий и нескольких язв. Болезненность, отечность, гиперемия кожи груди уменьшились, образовались корочки. На 11—12-й дни отека кожи нет, эрозии эпителизировались, корки отпали, оставив гиперпигментацию. Сформировалось несколько атрофических рубцов. Выписана через 2 нед. со значительным улучшением, сохранилась умеренная болезненность. Следует отметить, что на фоне терапии валтрексом наступил полный регресс элементов на коже и значительно уменьшился болевой синдром. | |
|
| |
| Всего комментариев: 0 | |