11:23 Патологическое состояние у детей, связанное с недостаточностью в организме витамина D | |
В организме ребенка витамин D образуется из провитамина D. Это преобразование происходит в коже при освещении ее солнечными или ультрафиолетовыми лучами. Необходимое количество витамина D здоровый ребенок получает главным образом путем синтеза его собственным организмом и в значительно меньшем количестве из пищевых продуктов. Витамин D содержится в молоке, в печени и жирах рыб. в икре и яичном желтке. Недостаточное образование витамина D в организме ребенка или плохое его усвоение, особенно при небольшом содержании его в пище, приводит к развитию рахита. Рахитом называется хроническое общее заболевание с характерным расстройством минерального обмена и типичными изменениями в костях. Рахит встречается у детей в возрасте от 1 месяца до 1,5—2 лет. При этом наблюдается более или менее тяжелая анемия, ослабление связок и тонуса мышц, увеличение печени и селезенки, расстройство нервной системы, а также наклонность к длительным заболеваниям дыхательных путей с вялым течением и к длительным поносам, сменяющимся запорами. Рахит поражает больше всего детей, живущих в тяжелых бытовых условиях и вскармливаемых коровьим молоком. Этиология. Гиповитаминоз D является одним из ведущих факторов в этиологии рахита. Большое значение имеют следующие моменты, способствующие появлению недостаточности витамина D в тканях организма ребенка и нарушению нормальных процессов обмена; бытовые условия: чаще всего заболевают дети, живущие в сыром, темном помещении с недостаточностью свежего воздуха и солнечного света; болеют рахитом и дети, живущие в хороших, но в душных, плохо проветриваемых квартирах и мало гуляющие на чистом воздухе осенью и зимой; питание: дети, вскармливаемые грудью, заболевают гораздо реже, чем дети вскармливаемые коровьим молоком; последние часто болеют рахитом, так как при кипячении молока разрушаются витамины и другие необходимые для правильного развития ребенка составные части молока; сезонные условия: наибольшее число заболеваний рахитом наблюдается зимой, когда дети мало пользуются чистым воздухом и когда солнечный свет содержит мало коротковолновых ультрафиолетовых лучей; начало заболевания рахитом в летнее время наблюдается реже; климатические условия: рахит больше всего распространен в странах с умеренным климатом; в южных странах рахит встречается реже; выше над уровнем моря рахит встречается реже благодаря большому количеству коротковолновых ультрафиолетовых лучей в горах; часто болеют рахитом недоношенные дети, двойни и тройни; перенесенные острые хронические заболевания, тяжелые острые инфекционные болезни, а также тяжелые расстройства питания нередко обостряют рахит. Патологическая анатомия и патогенез рахита. Сущность рахитического процесса выражается в понижении способности хрящевых клеток к отложению извести, вследствие чего наблюдается ломкость костей, а кроме того. — в излишнем появлении остеоидной ткани, образующей рахитические четки, теменные и лобные бугры и т. д., в которой отложения извести почти не происходит. Расстройство обмена веществ при рахите проявляется резким уменьшением фосфора в крови (с 5 мг% в норме до 3—1 мг%), количество кальция в крови может быть нормальным или несколько уменьшенным (около 6—8 вместо 10 мг%). Таким образом, дефицит кальция в костях объясняется не недостаточным его подвозом, а резким нарушением способности клеток к отложению кальция в костях и нарушением нормального соотношения кальция и фосфора. Пораженные рахитом кости значительно беднее кальцием и фосфором, чем нормальные. Остеоидная ткань не подвергается совсем или мало подвергается обызвествлению. По выздоровлении в новообразованной излишней остеоидной ткани происходит сильное отложение извести. Клиника. Наиболее ранним признаком рахита является расстройство нервной системы, выражающееся в том, что дети становятся крикливыми, раздражительными и плохо спят. Далее мать указывает, что ребенок сопротивляется, если его «брать за бока», т. е. появляется болезненность в костях при дотрагивании. Около 3 месяцев от рождения появляется потливость головы (мокрая подушка) и вследствие трения ею о подушку облысение затылка. Затем при ощупывании головы пальцами можно обнаружить более или менее резкое размягчение затылочной кости вследствие рассасывания извести (краниотабес). Необходимо иметь в виду, что у недоношенных детей нередко с момента рождения бывает так называемый мягкий череп, отнюдь не являющийся симптомом рахита. Размягчение затылка при отсутствии лечения может продолжаться в течение нескольких месяцев. Помимо размягчения затылка, наблюдается появление лобных и теменных бугров (квадратная голова или седловидный череп) в результате излишнего образования остеоидной ткани. Вследствие недостаточного окостенения большой родничок не только не уменьшается с возрастом, но после 6 месяцев начинает увеличиваться и не зарастает иногда до 2 лет. При рахите иногда наблюдается небольшая головная водянка, которая постепенно по излечении рахита проходит; она проявляется увеличением объема головы. Co стороны грудной клетки самый ранний признак — появление утолщений на ребрах на месте перехода их в хрящ (так называемые рахитические четки); четки достигают иногда размеров лесного ореха и держатся очень долго. Вследствие мягкости костей и нарушения деятельности мышечного аппарата происходит вдавление грудной клетки сбоку и выстояние вперед (куриная грудь). Из-за вздутия живота происходит отклонение боковых частей грудной клетки кверху — развороченная грудная клетка.
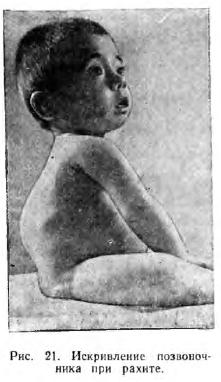
Когда ребенок начинает сидеть и стоять, вследствие мягкости костей и слабости связок и мышц под влиянием тяжести тела легко развивается округлый рахитический горб в поясничной или грудной части позвоночника (рис. 21); обычно это наблюдается тогда, когда больные рахитом дети начинают рано сидеть. Если ребенка рано сажают и носят на одной и той же руке, у него легко развивается боковое искривление позвоночника. Рахитический округлый горб нужно отличать от угловатого туберкулезного горба; если положить больного рахитом ребенка на живот и поднять его за ноги кверху, то рахитический горб выпрямляется, а туберкулезный остается. Рахитическое искривление таза, наблюдающееся преимущественно при раннем сажании ребенка (плоский таз — увеличение поперечного размера и уменьшение продольного), играет в дальнейшем у девочек большую роль в механизме родов. Co стороны конечностей наблюдается утолщение эпифизов локтевой и лучевой костей в области лучезапястного сустава (рахитические браслеты); пальцы вследствие утолщения диафизов приобретают вид «нитки с жемчугом». У ребенка с пониженным тонусом мышц вследствие мягкости берцовых костей под влиянием тяжести тела голени искривляются; кроме того, искривление голеней зависит от перетягивания кнутри мягких костей более сильными сгибателями; реже наблюдаются ноги в виде буквы X вследствие слабости связочного аппарата коленных суставов и некоторого искривления голеней кнаружи. Кроме костей голени, искривления образуются и на бедрах. У детей, больных рахитом, легко происходят надломы и переломы костей; зубы прорезываются с большим запозданием и не в том порядке, как у нормальных детей. Слабость связок достигает значительной степени; наблюдается также разболтанность суставов. Тонус поперечнополосатых мышц значительно понижен (гипотония); наблюдающаяся одновременно гипотония гладких мышц вызывает растяжение кишечника. Ослабленная мышечная стенка живота не выдерживает давления растянутого газами кишечника, результатом чего и является вздутый и большой живот (лягушечий живот). Статические функции у детей, больных рахитом, очень сильно запаздывают. Такие дети иногда начинают ходить только в возрасте около 2 лет. Они обычно бледны, что объясняется более или менее сильным малокровием; иногда у них наблюдается тяжелая анемия. При рахите часто бывает умеренное увеличение печени и селезенки, причем края их остаются мягкими. Наблюдающиеся при рахите расстройства пищеварения носят диспептический характер и отличаются большим упорством, иногда сменяясь продолжительными запорами. Иммунитет у детей, больных рахитом, понижен, вследствие чего они легко заболевают гриппом, корью, коклюшем, которые протекают у них тяжело и часто дают осложнения (воспаление легких). Коклюш и грипп нередко затягиваются надолго. При тяжелых формах рахита общее состояние ребенка резко нарушено. Продолжается рахит в течение многих месяцев (особенно без лечения) и нередко оставляет последствия на всю жизнь в виде искривлений позвоночника, конечностей или грудной клетки. Классификация рахита (принята на VI Всесоюзном съезде детских врачей в 1947 г.). В настоящее время формы рахита различают по трем основным показателям: 1) период болезни; 2) течение болезни; 3) тяжесть заболевания Принята следующая классификация рахита.
Начальный период характеризуется беспокойством ребенка, потливостью, что указывает на изменение со стороны центральной нервной системы. В начале заболевания появляются также первые признаки изменения минерального обмена: нерезкое размягчение краев костей черепа, нерезко выраженное размягчение чешуи затылочной кости (краниотабес), небольшие изменения — утолщение на ребрах, на границе перехода хрящевой части ребра в костную (четки), и небольшие утолщения эпифизов трубчатых костей. Продолжительность начального периода 1—2 месяца. Период разгара характеризуется дальнейшими более глубокими изменениями со стороны костной системы, возникают более или менее выраженные деформации скелета. Отмечаются и изменения со стороны мышц — атония и расстройство статических функций, что связано с нарушением функции центральной нервной системы. В это же время отмечается увеличение печени и селезенки. Период реконвалесценции — выздоровления — характеризуется затиханием указанных проявлений рахита. Кости черепа уплотняются, краниотабес исчезает, статические функции восстанавливаются. Период остаточных явлении в большинстве случаев имеет место у детей старше 2—3 лет. К этому времени рахитический процесс считается законченным. Остаются деформации костей скелета, изменение зубов (тонкость слоя эмали, ранний кариес). Иногда в этом периоде у ребенка наблюдается анемия. Хотя процесс считается и законченным, но у таких детей могут быть и рецидивы под влиянием каких-либо неблагоприятных обстоятельств (болезни, недостаточное питание и пр.). Острое течение характеризуется очень быстрым развитием всех симптомов рахита. На первый план выступают явления со стороны центральной нервной системы (беспокойство, потливость) Такое течение рахита наблюдается нередко в первые месяцы жизни и особенно часто у недоношенных детей, если не были приняты необходимые меры профилактики рахита. Подострое течение характеризуется медленным развитием заболевания; па первый план выступает не размягчение костной ткани, а развитие остеоидной ткани: четки, бугры па черепе, утолщение эпифизов трубчатых костей. Такое течение чаще всего наблюдается у детей, страдающих гипотрофией, а также если рахит возникает в более старшем возрасте — позже 9—12 месяцев. Рецидивирующее течение характеризуется периодами улучшения (летом) и ухудшения (зимой) рахитического процесса. Необходимо иметь в виду возможность такого рецидивирующего течения и своевременно перед наступлением зимнего периода принять соответствующие меры профилактики. I степень — легкая форма рахита — характеризуется слабо выраженными признаками со стороны костной и нервной системы с нерезким нарушением общего состояния. II степень — среднетяжелая форма рахита — характеризуется умеренным проявлением изменений со стороны костной, мышечной, нервной и кровотворной системы, с ясным нарушением общего состояния. При этой форме рахита может отмечаться увеличение печени и селезенки, а также умеренная анемия. III степень — тяжелая форма рахита — характеризуется уже значительными изменениями костной (деформации скелета), мышечной (атония мышц), нервной (расстройство статики и моторики) и кровотворной (резкая анемия) системы. При этой форме также нередко бывает увеличение печени и селезенки. Приведенная классификация помогает определить ту или иную форму заболевания, хотя, конечно, между указанными формами могут наблюдаться и переходные формы, а это необходимо учитывать при принятии тех или иных мер для более эффективного лечения болезни. Необходимо добиваться ранней диагностики рахита, когда нет еще изменений в костях. Ранние симптомы при рахите: беспокойство ребенка, беспричинное понижение аппетита, плохой сон, бледность, холодные и бледные конечности, иногда с цианотическим оттенком, потеря бархатистости и эластичности кожи, потливость затылка, аммиачный запах мочи. Все эти симптомы можно с достаточным основанием отнести к рахиту, если исключена всякая другая патология. Меры, принятые в этот период, могут предотвратить развитие рахита. Профилактика рахита должна начинаться до рождения ребенка (антенатальная профилактика). Антенатальная профилактика рахита заключается в следующем; пища беременной женщины должна содержать достаточное количество минеральных солей (овощи, фрукты, молоко), витаминов (А, B1, С, D); она должна бывать больше на свежем воздухе и в течение последних 3—4 месяцев беременности принимать с профилактической целью витамин D в дозах 2000—3000 HE ежедневно. Постнатальная профилактика рахита требует улучшения жилищных и бытовых условий. Благодаря улучшению жилищных условий трудящихся в кашей стране после Великой Октябрьской социалистической революции и широкой пропаганде грудного вскармливания без прикорма до 6 месяцев, чистого воздуха и солнца заболевания рахитом в тяжелой форме совершенно исчезли. Огромную оздоровительную роль играют ясли, дома ребенка, консультации, в которых дети находятся в благоприятных условиях, правильно вскармливаются и воспитываются. Следует избегать перекармливания ребенка коровьим молоком; кроме того, молоко должно быть доброкачественным. Необходимо уже с 2 месяцев, особенно при искусственном вскармливании и у недоношенных детей, назначать витамины (С и D) в виде фруктовых соков и рыбьего жира, начиная осторожно (во избежание поноса) с нескольких капель и доходя до одной чайной ложки по 2 раза в день. Фруктовые соки можно давать и в больших количествах (до 50 мл в сутки во втором полугодии). С профилактической целью применяют также витамин D по 3000—5000 HE в день, начиная с 2—3 месяцев жизни в течение одного месяца с месячным перерывом, всего три курса (ноябрь, январь, февраль). Помимо широкого использования чистого воздуха, необходимо держать ребенка на солнце, избегая только перегревания. Зимой рекомендуется облучение с предохранительной целью ртутно-кварцевой лампой, дающей коротковолновые ультрафиолетовые лучи. Лечение. Оздоровление жилища, проветривание комнат, постоянное пребывание на воздухе летом и продолжительное (4—6 часов) зимой и осенью, широкое использование солнца, чистота, хороший уход, правильное кормление, грудное вскармливание необходимы для успешного лечения рахита. Большое значение имеет пребывание детей на воздухе за городом. Опыт московского загородного санатория для больных рахитом дал хорошие результаты. Старым испытанным средством является назначение рыбьего жира, полученного из печени трески, содержащей витамины A и D (витамин роста и витамин антирахитический). Кроме трескового, дается дельфиний, китовый и тюлений жир. Рыбий жир необходимо сохранять в холодном месте; при этом условии его можно давать круглый год, даже и летом. Начинают с 5—10 капель в молоке и доходят до одной чайной ложки 2 раза в день грудному ребенку и до 3 чайных ложек в день на втором году жизни. Большинство детей привыкает к рыбьему жиру и пьет его охотно; если ребенок отказывается пить рыбий жир или у него появляется рвота, то рыбий жир смешивают с киселем. Недостатком рыбьего жира является неодинаковое количество содержащегося в нем витамина D. В последнее время выпущен витаминизированный рыбий жир с определенным количеством витамина D. Витамин D содержится также в яичном желтке. Рекомендуется на втором году жизни давать рыбью икру, так как она также содержит витамин D. Для лечения рахита применяют витамин D, который получают путем освещения кварцевой лампой так называемого эргостерина, извлеченного из дрожжей: масляный раствор облученного эргостерина выпущен в продажу под названием витамина D. Витамин D измеряется интернациональными единицами (ИЕ). В 1 мл препарата витамина D может быть от 10 000 до 30 000 HE (в 1 кг 250 HE витамина D). С лечебной целью суточная доза витамина D для детей, находящихся на грудном вскармливании и с легкой формой рахита, должна быть 5000 HE в день; при более тяжелом рахите и для детей, находящихся на смешанном или искусственном вскармливании, доза витамина D повышается до 10 000—15 000 ИE. Продолжительность лечения — 2 месяца, а в дальнейшем ребенок должен получать обычный невитаминизированный рыбий жир в течение всего года. Длительное употребление витаминизированного рыбьего жира может привести к побочным явлениям (гипервитаминоз). Витаминизированный рыбий жир можно применять с лечебной целью при точном расчете в нем витамина D на определенный курс лечения рахита. Препарат витамина D выпускается в продажу как в масляном растворе, так и в спиртовом; спиртовой раствор содержит в 1 мл 200 000 ИE витамина D. Он применяется главным образом при так называемом ударном методе лечения, когда витамин D дается короткое время — от 3 до 10 дней в количестве до 600 000 ИE. В отдельных случаях его применяют в количестве до 1 000 000 ИЕ на курс лечения. Такой метод лечения должен применяться лишь в условиях стационара. В домашних условиях нужно применять лишь масляный раствор, давая его в каплях из расчета указанного на этикетке количества витамина D в 1 мл. При значительной передозировке препарата витамина D, особенно при употреблении его длительное время, у некоторых детей могут развиться явления гипервитаминоза: потеря аппетита, апатия, сонливость, повышение температуры, появление в моче белка, гиалиновых цилиндров, лейкоцитов. В таких случаях следует немедленно прекратить употребление витамина D и не давать его по крайней мере в течение 1 месяца. Рекомендуется одновременно с лечением витамином D давать ребенку и препараты кальция (10% раствор хлористого кальция, молочнокислый кальций, глюконат кальция). При лечении рахита применяют солнечные ванны. Лечение солнцем при рахите проводится по особой методике, начиная с 1—2 минут до 15—20 минут утром. Строго учитывают общее состояние ребенка. Зимой назначают с лечебной целью освещение всего тела кварцевой лампой; всего делают 15—20 облучений через день. Ребенка кладут голым на расстоянии 100 см от лампы и освещают в течение 3—15 минут; при неосторожной дозировке возможна эритема (краснота кожи), которая быстро проходит при смазывании жиром; на глаза ребенку надевают предохранительные очки. Из гидропатических процедур применяют с относительным успехом соленые (100 г соли на одно ведро воды) ванны температуры 34—35° (10 ванн через день) или соленые обтирания всего тела по частям (одна чайная ложка соли на стакан воды). Большую пользу грудным детям приносит гимнастика и массаж. Вследствие хрупкости костей больных рахитом следует оберегать от раннего сажания и хождения до тех пор, пока они не окрепнут. Носить детей нужно по очереди на правой и левой руке во избежание искривления позвоночника. При образовавшихся деформациях дети должны своевременно подвергаться правильному ортопедическому лечению. При лечении рахита необходимо обращать внимание на правильное кормление ребенка. Обязательно следует давать ему продукты, содержащие и другие витамины, главным образом витамин С (сырые фрукты и соки из них, овощи). Нужно избегать одностороннего кормления молоком и кашей. Полезно с 6—7 месяцев давать сырой яичный желток, примешивая его к каше или овощному пюре, которое может назначаться ребенку, больному рахитом, несколько раньше (5—51/2 месяцев). Для правильной и организованной борьбы с рахитом все дети, больные рахитом, должны находиться в консультации или поликлинике на особом учете. Большую роль играет и санитарно-просветительная работа среди матерей. | |
|
| |
| Всего комментариев: 0 | |