14:46 Воспаление легких (пневмония) у детей | |
В патологии детского возраста пневмония занимает одно из первых мест; среди причин смертности у детей грудного возраста пневмония стоит на третьем месте. Различают два основных типа пневмонии: крупозную, или лобарную, и бронхопневмонию, или лобулярную, иначе называемую катаральной. Крупозная пневмония. Крупозная пневмония характеризуется внезапным началом, быстрым поражением целой доли с образованием в альвеолах фибринозного эксудата; протекает крупозная пневмония циклически и кончается кризисом. Крупозная пневмония в грудном возрасте встречается очень редко, протекает мало типично; в более старшем возрасте она встречается чаще; наиболее типично она протекает в возрасте 6—14 лет. Этиология и патогенез. Подавляющее большинство случаев крупозной пневмонии вызывается пневмококком I, II, III и IV группы. В настоящее время большинство авторов считает, что инфекция распространяется по дыхательным путям и первоначально поражает респираторную бронхиолу (бронхиолит, перибронхиолит). В дальнейшем распространении воспалительного процесса по ткани легкого большую роль играет лимфатическая система легких. Чаще всего наблюдается поражение нижней правой, затем нижней левой и верхней правой доли; левая верхняя доля стоит на последнем месте. Причина такой локализации объясняется топографией лимфатических желез; железы правой верхней и нижних долей заложены глубоко в ткани легких, железы же верхней левой доли лежат вне легкого на аорте. Патологическая анатомия. Патологоанатомические изменения в легких у детей при крупозной пневмонии по существу не отличаются от таковых у взрослых. Наблюдаются те же четыре стадии: прилив, красное опеченение, серое опеченение и стадия разрешения. Фибринозный эксудат из альвеол не выводится через бронхи, а рассасывается в течение первых 5—7 дней безлихорадочного периода, и легкое анатомически возвращается к норме. Клиника. Болезнь почти всегда начинается внезапно сильной лихорадкой. В отличие от пневмонии взрослых у детей, особенно у маленьких, нередко отсутствуют кардиальные симптомы: озноб, колотье в боку, ржавая мокрота. Вместо боли в боку дети жалуются на боли в животе (они плохо еще умеют локализовать свои болевые ощущения). Мокроты дети почти никогда не откашливают, и только у старших детей иногда удается наблюдать характерную ржавую мокроту. Нередко у маленьких детей болезнь сопровождается вначале мозговыми явлениями (судороги, рвота и менингеальные симптомы).
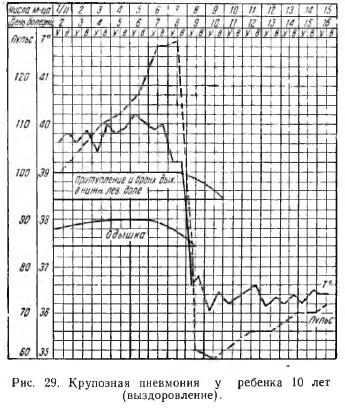
Кашель вначале бывает незначительный, а иногда и совсем отсутствует. Дыхание учащено (40—80 в минуту). Соотношение пульса к дыханию вместо 4—4,5:1 уменьшается до 2—3:1. Дыхание поверхностно, появляется резкая одышка, в акте дыхания начинают участвовать вспомогательные мышцы, ноздри раздуваются, наиболее податливые места грудной клетки (яремная ямка, надчревная область) втягиваются; иногда удается отметить отставание в дыхании половины грудной клетки на больной стороне. В первые дни при аускультации и при перкуссии не всегда удается отметить что-либо патологическое, и лишь через 3—5 дней появляются изменения, характерные для крупозной пневмонии: сначала бронхофония, потом бронхиальное дыхание и притупление. В разгар болезни температура поднимается до 40°, усиливаются нервные явления (бред, бессознательное состояние). Упадок сердечной деятельности (глухие сердечные тоны, аритмия), обычный для взрослых, у детей приходится наблюдать редко. Болезнь протекает 1—9 дней и кончается кризисом (рис. 29). Переход к выздоровлению наступает очень быстро, как ни при одной лихорадочной болезни; ребенок, находившийся накануне в очень тяжелом состоянии, иногда без сознания, на другой день после кризиса сидит в кровати и играет. При исследовании же пораженного легкого такого резкого изменения обычно не находят: бронхиальное дыхание, притупление еще остаются, начинает прослушиваться крепитация и мелкопузырчатые хрипы. Ho в легком, хотя и несколько позднее, наступает полное разрешение болезненного процесса, эксудат полностью рассасывается в самом легком, легкое восстанавливается и функционально, и анатомически. Иногда наблюдаются отклонения от описанной типичной картины крупозного воспаления легких, и в таких случаях болезнь легко смешать с другими заболеваниями. Так, нередко дети жалуются на боли в правой половине живота, и это заставляет думать об аппендиците. Диагноз становится ясным с появлением характерных изменений в легких. Кроме того, при наличии резко выраженных мозговых явлений (рвота, судороги, затемнение сознания) и появлении менингеальных симптомов (ригидность затылка, симптом Kepнига и красный дермографизм) начинающееся крупозное воспаление легких легко смешать с менингитом. Для правильной диагностики в таких случаях приходится прибегать к спинномозговой пункции. При менингите спинномозговая жидкость мутная, насыщена белком и в ней обнаруживаются те или иные микробы; при отсутствии менингита жидкость прозрачна, микробов нет, количество белка в пределах нормы. Ho иногда, чаще у маленьких детей, пневмония осложняется настоящим менингитом; в этих случаях находят изменения и в спинномозговой жидкости с присутствием в ней пневмококка. Из других осложнений нужно отметить гнойное воспаление плевры (эмпиема), нефриты, пиелиты и эпифизарные остеомиелиты, которые чаще всего бывают у детей раннего возраста. У детей старшего возраста осложнения обычно наблюдаются редко, и прогноз у них весьма благоприятный. Общая смертность среди детей всех возрастов составляет 1—2%, среди детей до 2 лет смертность доходит до 3—5%. Лечение. Ввиду того что крупозная пневмония представляет собой циклически протекающую болезнь продолжительностью от 7 до 14 дней и в подавляющем большинстве случаев кончающуюся выздоровлением, лечение ее сводится к предоставлению ребенку наиболее благоприятных условий для ее естественного течения. В этом отношении особенно большое значение имеет свежий, чистый воздух в помещении, а также хороший уход и питание; пища должна быть достаточно питательной, вкусной и удобоваримой (бульон, молоко, кефир, белый хлеб); грудным детям дают грудное молоко. Из специфических средств в последнее время с большим успехом применяются при крупозной пневмонии сульфаниламидные препараты (сульфатиазол, норсульфазол и др.). В начале болезни (до кризиса) дается полная доза из расчета на весь день по 0,2 на 1 кг веса ребенка в 3—4 приема в день. После кризиса, который обычно наступает при лечении сульфаниламидными препаратами быстрее, они даются еще в течение 3—4 дней в половинной дозе. Обычно весь курс лечения сульфаниламидами продолжается 6—8 дней. В тяжелых случаях и особенно у детей раннего возраста, до 3 месяцев, обязательно применяется пенициллин из расчета 90000—250000 ЕД в день на 3 инъекции в зависимости от тяжести болезни. Из симптоматических средств в случае значительного ослабления сердечной деятельности, особенно перед кризисом (глухие тоны, малый и неправильный пульс, аритмия), применяются камфара, кофеин:
При сильной одышке применяются горчичники, горчичные обертывания, при цианозе — кислород. Жаропонижающих средств не применяют, так как высокая температура является реакцией организма на внедрение микроба; только при стойко держащейся температуре и тяжелых явлениях перегревания (40° и выше) можно применять теплые ванны (37°) или обертывания (36—37°) по 2 раза в день. Очень хорошее действие оказывает диатермия легких. С первых дней болезни необходимо давать ребенку витамины С, А и др. Бронхопневмония. Очаговая пневмония наблюдается чаще всего у маленьких детей и характеризуется более медленным течением по сравнению с крупозной. По локализации поражений она носит очаговый характер и не захватывает всей доли легкого целиком, только в редких случаях так называемой сливной псевдолобарной пневмонии отмечается поражение всей доли или нескольких долей легких. Этиология. Возбудителем очаговой бронхопневмонии, как и крупозной, является пневмококк, чаще IV и X группы, реже стрептококк и палочка инфлюэнцы. Патологическая анатомия. Микроскопически при бронхопневмонии отмечается, что объем пораженных фокусов лежит в пределах дольки легкого, а не целой доли, как при крупозной пневмонии, отсюда и название ее — лобулярная пневмония. На разрезе пораженные легкие имеют пестрый вид; наряду с безвоздушными плотными желтовато-белыми или серо-красными фокусами величиной от горошины до ореха, находят нормальную, проходимую для воздуха легочную ткань, местами эмфизематозную, а там, где бронхи оказываются закупоренными, отмечаются и участки ателектаза (спавшиеся безвоздушные участки). Эксудат в альвеолах (в отличие от крупозной пневмонии) обычно не бывает фибринозным, а напоминает эксудат при различных формах воспалительного катара (отсюда и другое название этой пневмонии — катаральная); чаще всего он серозный, серозно-гнойный, геморрагический или смешанный. В отличие от эксудата при отеке легких в этом эксудате отмечается много гнойных элементов — лейкоцитов и клеток альвеолярного и бронхиального эпителия. Клиника. Очаговая пневмония у маленьких детей до 2 лет и у более старших протекает различно. У детей раннего возраста она чаще всего дает картину общего инфекционного заболевания с местными, иногда очень незначительными поражениями легкого. У маленьких детей болезнь иногда возникает без какой-либо предшествующей инфекции (грипп). В других случаях в анамнезе отмечается сначала грипп, потом появляется одышка, состояние резко ухудшается, и развивается ясная клиническая картина пневмонии. Температура обычно значительно повышена (рис. 30), но у детей с ослабленным питанием, недоношенных, страдающих атрофией или острым расстройством пищеварения пневмония может протекать и при субфебрильной или даже нормальной температуре, что, однако, не указывает на слабую инфекцию; пневмония у таких детей даже при нормальной температуре может протекать очень тяжело и привести к летальному исходу. При постановке диагноза пневмонии у маленьких детей необходимо иметь в виду, что очень часто данные аускультации и перкуссии бывают незначительны; довольно часто отсутствует настоящее бронхиальное дыхание, иногда отмечаются только бронхофония на пораженной стороне и нередко вначале даже ослабленное дыхание. Мелкие влажные хрипы часто не прослушиваются в начале болезни. При дальнейшем развитии болезни все симптомы пневмонии проявляются полностью. Как на ранний симптом пневмонии следует обратить внимание на одышку, выражающуюся в раздувании ноздрей, втягивании наиболее податливых мест грудной клетки, особенно у больных рахитом, с охающим и стонущим дыханием, цианоз нооогубного треугольника, эмфизему. В тяжелых случаях наблюдаются цианоз и ослабление сердечной деятельности (глухие тоны, частый пульс, аритмия).
Очаговая пневмония у детей раннего возраста протекает чрезвычайно разнообразно и бывает различной степени тяжести — от легких форм с незначительным изменением общего состояния до тяжелых токсических или септических форм, при которых нередки тяжелые осложнения: менингит, остеомиелит, артрит, отит и антрит. При тяжелых расстройствах питания (токсическая диспепсия) присоединившаяся пневмония часто приводит к летальному исходу. Такие пневмонии несколько отличаются по своей локализации: обычным местом поражения легочной ткани при расстройствах пищеварения бывают задние нижние доли легких (паравертебральная пневмония), что объясняется большей частью более легким возникновением в этих местах у тяжелобольного ребенка всякого рода застойных и ателектатических явлений. Часто эта пневмония протекает с нормальной температурой, без кашля, одышка незначительна, сзади а нижних долях выслушивается крепитация. У грудных детей наблюдается еще одна форма очаговой пневмонии, протекающая под видом разлитого катара мелких бронхов (капиллярный бронхит, бронхиолит), когда при резко разнившейся одышке прослушивается большое количество мелких влажных хрипов без ясной локализации, иногда по всему легкому. При рентгенологическом исследовании обычно находят рассеянные мелкие очаги по всему легкому, иногда удается обнаружить такие же очажки и на вскрытии. Необходимо отметить еще пневмонии у новорожденных и недоношенных детей. Эти пневмонии часто протекают как тяжелое септическое заболевание и нередко являются спутником общего сепсиса; пневмония в таких случаях является гематогенной инфекцией, она может быть аэрогенной только в исключительных случаях, когда при попадании околоплодных инфекционных вод в дыхательные пути во время родов развивается аспирационная пневмония. У недоношенных детей иногда при общем неплохом состоянии прослушиваются в одном или обоих легких мелкие влажные незвонкие хрипы, большей частью в нижних долях, причем других симптомов пневмонии (одышки, кашля, повышенной температуры) не бывает. Хрипы эти очень неустойчивы и прослушиваются не всегда. Все эти явления связаны с нередкими ателектазами легких у недоношенных, но из этих же ателектазов иногда развивается и настоящая пневмония. У детей старше 2 лет очаговая пневмония чаще наблюдается не как самостоятельное заболевание, а как осложнение при инфекционных заболеваниях, сопровождающихся катаром дыхательных путей (грипп, корь, коклюш); при этих инфекциях иногда бывают и лобарные формы, но чаще всего лобулярные, очаговые. При гриппе, кори и коклюше характерным является развитие интерстициальных процессов в ткани легких (мезоперибронхиты), после которых нередко развивается бронхоэктазия различной интенсивности; иногда развитие соединительной ткани бывает настолько выражено, что происходит карнификация легкого. Пневмонии в таких случаях протекают хронически, весьма сходны с туберкулезом и дают иногда повод к смешению с ним. При коклюше пневмония развивается чаще в судорожном периоде, причем во время появления пневмонии типичный судорожный коклюшный кашель исчезает, а в дальнейшем, как только пневмония разрешается и температура падает, кашель вновь приобретает свой типичный характер. Течение пневмонии при гриппе у старших детей мало отличается от течения ее у взрослых; она может быть в самом начале гриппа, а нередко и в более позднем периоде его. Температура держится обычно не на высоких цифрах; иногда лихорадочный период бывает продолжительным (до 3—4 недель и больше), наблюдается постепенное, литическое падение температуры. Патологические изменения в легких исчезают не так быстро, как при крупозной пневмонии, и иногда еще очень долго при удовлетворительном самочувствии и нормальной температуре прослушиваются мелкие влажные хрипы. Предсказание при всех случаях очаговой пневмонии серьезное; в этом отношении крупозная пневмония является более доброкачественным процессом, давая небольшую смертность. При очаговой пневмонии наблюдается гораздо большая смертность, особенно у грудных детей. Профилактика и лечение. Наблюдения показывают, что пневмония особенно распространена среди детей, живущих в неблагоприятных условиях (плохие жилищные условия, частое соприкосновение с больными гриппом, недостаточное питание). Большое значение в профилактике пневмоний имеет борьба с такими инфекционными заболеваниями, как грипп, корь, коклюш, которые нередко осложняются пневмонией. В больницах, в детских коллективах заболевшие пневмонией дети должны быть изолированы во избежание распространения заболевания среди остальных детей. Правильный уход за заболевшим ребенком и надлежащее питание играют значительную роль в снижении детской смертности от пневмонии. Заболевшему ребенку должны быть предоставлены все условия, способствующие благоприятному течению болезни (питание, свежий воздух, хороший уход). Ребенок, больной пневмонией, должен лежать в кровати с высоко поднятым изголовьем, в течение дня необходимо чаще менять положение ребенка на том или ином боку и не давать ему долго лежать на спине. Полезно маленького ребенка, больного пневмонией, время от времени брать на руки. Необходимо часто проветривать помещение, где находится больной; не следует бояться открывать форточку в комнате. В некоторых случаях целесообразно держать таких детей тепло одетыми на открытом воздухе. Еще более необходимо применять это при хронических затяжных гриппозных пневмониях, так как длительное лишение свежего воздуха неблагоприятно действует на общее состояние ребенка и от этого процесс в легких еще более затягивается. Во время болезни нужно чаще поить ребенка. Кислород маленьким детям следует применять не только в период особенно выраженного цианоза, но и в начале развития пневмонии. Лекарственная терапия и физиотерапевтические методы лечения при очаговой пневмонии те же, что и при крупозной. При осложнениях необходимо соответствующее вмешательство, как хирургическое, так и терапевтическое. При гнойных плевритах прибегают к отсасыванию гноя, торакотомии; гнойные отиты требуют специального лечения. При гнойных менингитах предсказание плохое, но все же следует энергично их лечить сульфаниламидными препаратами и пенициллином — в последнее время описаны случаи излечения гнойных пневмококковых менингитов. При ослаблении сердечной деятельности применяются указанные выше сердечные средства. В некоторых случаях пнезмоний сульфаниламидные препараты не дают эффекта, хорошо применять альбомицин. При затяжных формах бронхопневмонии у маленьких детей благоприятно действует диатермия, гемотерапия, переливание крови. Хорошо действуют также горячие ванны 38—39° по 5—7 минут ежедневно. | |
|
| |
| Всего комментариев: 0 | |