11:21 Кандидоз | |
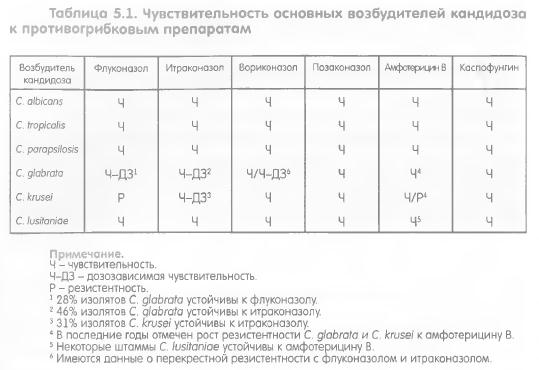
Возбудители. Известны более 150 видов грибов рода Candida. Основными возбудителями кандидоза являются С. albicans, С. tropicalis, С. parapsilosis, С. glabrata и С. krusei. Значительно реже встречаются С. Iusitaniae, С. guilliermondii, С. rugosa и пр. Несмотря на то, что наиболее распространенным возбудителем остается С. albicans, в последние 1520 лет значительно увеличились количество больных, инфицированных С. tropicalis, С. parapsilosis, С. glabrata и С. krusei. Candida spp. - одноклеточные микроорганизмы размерами 6-10 мкм. Многие Candida spp. диморфны, образуют бластомицеты (клетки-почки), псевдомицелий или мицелий. Возбудители кандидоза распространены повсеместно. Некоторые Candida spp. являются обитателями организма человека. Они выявляются при посевах со слизистых оболочек полости рта и ЖКТ у 30-50% здоровых людей и со слизистых оболочек гениталий у 20-30% здоровых женщин. Поэтому важно уметь различать кандидоз и колонизацию слизистых оболочек или кожи. Вид Candida spp. четко коррелирует с чувствительностью к антимикотикам (табл. 5.1). К флуконазолу чувствительно подавляющее большинство штаммов С. albicans, С. tropicalis, С. parapsilosis и С. Iusitaniae. Практически все штаммы С. krusei первично устойчивы к флуконазолу. Большинство изолятов С. glabrata отличается дозозависимой чувствительностью (для успешного лечения дозу препарата следует удвоить), а 28% - резистентностью к флуконазолу. К итраконазолу обычно чувствительны С. albicans, С. tropicalis, С. parapsilosis и С. Iusitaniae. Резистентны к нему 46% изолятов С. glabrata и 31% С. krusei. Большинство остальных штаммов этих видов отличается дозозависимой чувствительностью. Кроме того, следует отметить высокую (>70%) частоту перекрестной резистентности Candida spp. к флуконазолу и итраконазолу. Вориконазол отличается высокой активностью против Candida spp. К нему чувствительны С. albicans, С. tropicalis, С. parapsilosis и С. Iusita-niae и др. Повышение показателей МПК отмечено у изолятов С. glabrata. Вориконазол может быть неактивен против резистентных к флуконазолу Candida spp., за исключением С. krusei. Позаконазол активен против большинства Candida spp.
К амфотерицину В чувствительны С. albicans, С. tropicalis и С. раrаpsilosis. К нему in vitro могут быть устойчивы С. Iusitaniae и С. guilliermondii Известны случаи неэффективности амфотерицина В при вызванных этими возбудителями инфекциях. При микозах, обусловленных С. glabrata и С. krusei, многие штаммы которых отличаются высокими МПК, показано увеличение дозы амфотерицина В. Каспофунгин активен против подавляющего большинства грибов рода Candida. Повышенная МПК отмечена у некоторых штаммов С. parapsilosis и С. guilliermondii, хотя известны случаи успешного применения каспофунгина в обычных дозах при микозах, обусловленных этими возбудителями. Вторичная устойчивость Candida spp. к антимикотикам развивается редко, как правило, при длительном или повторном применении противогрибковых препаратов у иммуноскомпрометированных больных. Вероятность резистентности возбудителей кандидоза к антимикотикам зависит, кроме вида возбудителя кандидоза и предшествующего применения противогрибковых препаратов, от варианта инфекции. Например, возбудители инвазивного кандидоза чаще резистентны к флуконазолу, чем возбудители поверхностной инфекции. Возбудители внутрибольничного кандидоза чаще устойчивы к флуконазолу, чем возбудители внебольничной инфекции. По результатам многоцентрового проспективного исследования ARTEMIS, в нашей стране менее 5% возбудителей поверхностного кандидоза резистентны к флуконазолу. Частота резистентности к флуконазолу возбудителей инвазивного кандидоза составляет 17%, а в некоторых стационарах достигает 30%. В практической работе вид возбудителя и чувствительность кантимикотикам следует определять у больных со всеми вариантами инвазивного кандидоза, т. е. при выявлении Candida spp. в любом стерильном в норме биосубстрате, а также при рецидивирующем течении и (или) резистентности поверхностного кандидоза к стандартной антимикотической терапии. Для быстрой идентификации С. albicans применяют тест на ростовые трубки или тест-системы (Fongiscreen, Auxacolor, API 20 С AUX, API Candida и пр.). Этот вид способен образовывать ростковые трубки и короткие нити псевдомицелия в течение нескольких часов (2-4 ч при температуре 37°С) на сыворотке крови, яичном белке, средах Игла, № 199 и т. п. Практически в лабораториях используют сыворотку крови человека (остатки от серологических реакций), где при температуре 37°С через 2-4 ч образуются ростковые трубки, а через 24 ч - клубки псевдомицелия. Для С. albicans этот феномен характерен более чем в 90% случаев. Поэтому при отрицательном результате теста на ростовые трубки следует продолжить определение вида возбудителя. Тест-система «Fongiscreen» позволяет получить ответ в течение 4 ч. Однако с ее помощью можно дифференцировать лишь С. albicans, С. tropicalis и С. glabrata. С помощью тест-систем «Auxacolor», API 20 С AUX и API Candida можно идентифицировать более 20 видов возбудителей кандидоза. Продолжительность исследования - до 3 сут. Чувствительность Candida spp. к антимикотикам следует определять стандартизованными методами, например CLSI М27А или CLSI М48А. Установлена корреляция результатов определения с помощью этих методов чувствительности возбудителя к некоторым антимикотикам (флуконазолу, вориконазолу и итраконазолу) и эффективности антифунгальной терапии. Однако стандартизованные методы определения чувствительности Candida spp. к антимикотикам доступны далеко не во всех лабораториях. Поэтому в практической работе правильный выбор антимикотика для лечения кандидоза можно сделать на основании вида возбудителя. Многие Candida spp. являются естественными обитателями организма человека и часто определяются при исследовании тех или иных биосубстратов. Знание критериев диагностики необходимо для дифференциации требующих лечения вариантов кандидоза и поверхностной колонизации, при которой применение антимикотиков обычно не только бесполезно, но и вредно, поскольку ведет к селекции резистентных штаммов грибов. Факторы риска. Основными факторами риска развития кандидоза являются: • снижение количества и нарушение функции нейтрофильных нейтрофилов и Т-лимфоцитов различного генеза; • эндокринопатии; • злокачественные новообразования; • использование катетеров (сосудистых, мочевых, перитонеальных и пр.); • травмы, распространенные ожоги и хирургические вмешательства; • применение антибиотиков широкого спектра действия, глюкокортикостероидов, иммуносупрессоров и парентерального питания; • недоношенность, масса тела при рождении менее 1500 г; • трансплантация органов и тканей. Кроме того, известны факторы риска развития отдельных клинических вариантов кандидоза (указаны в соответствующих разделах). Клинические проявления. Спектр заболеваний, вызываемых Candida spp., очень широк. Их проявления варьируют от поверхностного кандидоза с поражением слизистых оболочек, кожи и ногтей до инвазивного и диссеминированного поражения различных органов и тканей. Принципиально важно различать поверхностный и инвазивный кандидоз. Поверхностный кандидоз не является тяжелым микозом, но может приобретать хроническое рецидивирующее течение или быть источником возбудителя инвазивного кандидоза, который обычно возникает как внутрибольничная инфекция у больных с факторами риска и характеризуется тяжестью клинических проявлений с высокой (30—70%) летальностью. | |
|
| |
| Всего комментариев: 0 | |