21:02 Взятие желудочного сока для исследования и промывание желудка | |
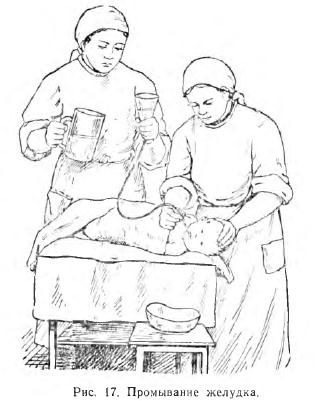
Желудочный сок берут после пробного завтрака (старшим детям дают кусок белого хлеба с чаем, грудным детям — рисовый отвар) с помощью желудочного зонда. Зонд вводят до задней стенки зева и, после того как у ребенка появятся глотательные движения, продвигают дальше без всякого насилия через пищевод в желудок; вскоре содержимое желудка начинает выделяться через зонд наружу. Его собирают в банку и отправляют в лабораторию для исследования. Для получения желудочного содержимого у грудных детей применяют мягкий нелатоновский катетер, который и вводят через рот и глотку или через нос и носоглоточное пространство. Предварительно к свободному концу его, откуда должен вытекать желудочный сок, присоединяют посредством короткой стеклянной трубочки резиновую трубку длиной в 60—70 см. Для промывания желудка (рис. 17) к концу резиновой трубки присоединяют стеклянную воронку, в которую периодически наливают воду, рингеровский раствор или какую-либо другую промывную жидкость по назначению врача. Воронку поднимают вверх, и вода поступает в желудок; при опускании воронки ниже стола, па котором лежит па боку ребенок с несколько опущенной вниз головой, содержимое желудка вместе с промывной водой выливается наружу. После того как все будет удалено из желудка, воронку вновь поднимают вверх и наливают новую порцию воды. Так повторяют несколько раз, пока из желудка не пойдет прозрачная жидкость. Под конец промывания в желудке оставляют небольшое количество рингеровского раствора (50—100 мл). Промывание желудка в домашних условиях проводят путем дачи ребенку большого количества тепловатой воды (1—2 л) до появления рвоты. Прибегать к этому мероприятию можно, конечно, только при условии, если ребенок еще способен глотать и находится в сознании.
Взятие испражнений. Испражнения у грудного ребенка берут с помощью тонкой стеклянной трубочки, которая с одной стороны заткнута ватой, а другим концом просунута через ватную пробку в обычную стерильную пробирку; смазанную вазелином трубочку, после того как вынута вата, вводят в прямую кишку, и пробирка быстро наполняется испражнениями, после чего ее снова затыкают ватой. Пробирку с испражнениями отправляют на исследование на дизентерийные, брюшнотифозные и кишечные палочки. Клизмы. Очистительные клизмы температуры 30—35 делают из резиновой груши с мягким наконечником или из кружки Эсмарха, на твердый наконечник должна быть надета резиновая трубочка. Кружку вешают на высоте 1 м над кроватью. Ребенок должен лежать на левом боку. Количество воды для новорожденного — 50 мл, в первом полугодии жизни — 100 мл, во втором полугодии—150 мл, от 1 года до 2 лет — 200 мл, от 2 до 6 лет — 300 мл, от 6 до 10 лет — 400 мл. Глубокие клизмы делают из кружки с длинным резиновым наконечником, который вводят за второй сфинктер прямой кишки. Ребенок при этом должен лежать на левом боку. Горячие клизмы (задерживающие) температуры 39—40° вводят медленно. Количество жидкости (вода или рингеровский раствор) 50—100 мл. Масляные клизмы (слабительные) делают следующим образом: 30—100 мл прокипяченного подсолнечного масла вводят в подогретом виде в прямую кишку через резиновую грушу. Чтобы задержать клизму, задний проход у маленьких детей закрывают кусочком ваты, а ягодицы плотно сжимают на 10 минут. Если клизма не действует, через час делают обыкновенную водяную клизму. Глицериновую клизму делают или из чистого глицерина (1—2 столовые ложки), или глицерин прибавляют в кружку с водой в количестве одной чайной ложки. Лекарственные клизмы делают так же, но с прибавлением соответствующих лекарств. Питательные клизмы делают 3—5 раз в день в количестве 50—100 мл (температура 40°); ребенок должен лежать на подушке на левом боку с приподнятым тазом; после клизмы задний проход закрывают кусочком ваты, а ягодицы сжимают на 5—10 минут. Питательные клизмы делаются: из сливок (50—100 мл + 1 столовая ложка сахарного песка); из молока (50—100 мл + 1 желток и 1—2 чайные ложки сахара или 2 г пептона); из глюкозы с физиологическим раствором или из глюкозы с грудным молоком. За 30 минут до питательной клизмы необходимо сделать очистительную клизму. Клизмы, успокаивающие нервную систему при судорогах, делают из хлоралгидрата, растворенного в воде и подогретого до 40° после очистительной клизмы; 35—50 мл 2°/о раствора медленно вводят через резиновую грушу, после чего на 10 минут сжимают ягодицы, чтобы ребенок не выпустил жидкость обратно. Капельные вливания для медленного всасывания жидкости при обезвоживании организма делают из кружки Эсмарха с мягким наконечником, который прикрепляют к прямой кишке с помощью липкого пластыря; ниже крана кружки устанавливают стеклянную трубочку, в которой при открывании крана видно, как жидкость каплями течет к резиновому наконечнику, что дает возможность регулировать скорость истечения жидкости. Чтобы жидкость не остывала, на резиновую трубку недалеко от резинового наконечника кладут пузырь с теплой водой (45°). Кружку вешают на стене на высоте 1 м над кроватью; обычно вливают рингеровский раствор (100—200 мл) в течение 1—2 часов. Пробные проколы. Прокол плевры. Помощник крепко фиксирует ребенка в сидячем положении, причем плечо больной стороны должно быть приподнято. Перед проколом кожу больного тщательно обтирают ватой, смоченной 7,5% спиртовым раствором танина. Прокол делают толстой иглой с 5-граммовым шприцем сзади по лопаточной линии в седьмом-восьмом межреберном промежутке ближе к верхнему краю нижнего ребра или сбоку по подмышечной линии в шестом-седьмом межреберном промежутке. При попадании в плевру жидкость отсасывают шприцем. Если при отсасывании поршень входит обратно (отрицательное давление), жидкости в плевре нет; если при отсасывании отходят пузырьки воздуха, то игла находится в легком. После извлечения жидкости иглу быстро вынимают и оттягивают кожу вбок, чтобы воздух не попал в полость плевры. Место укола заклеивают ватой с коллодием. Полученную жидкость посылают в стерильной пробирке для исследования па диплококки, стрептококки и другие бактерии. Если жидкости много, ее отсасывают несколько раз тем же шприцем или специальным аппаратом. Спинномозговой прокол. Ребенок лежит на правом боку, причем подбородок пригнут к груди, а колени — к животу. Так как спинной мозг кончается на уровне I поясничного позвонка, то можно делать проколы со II позвонка, не опасаясь повредить спинной мозг; опознавательным пунктом является линия, соединяющая гребешки подвздошных костей и проходящая через середину III поясничного позвонка. Прокол делают строго по средней линии, причем иглу вводят ближе к нижнему позвонку несколько наклонно кверху. Перед проколом спину протирают ватой, смоченной спиртом или йодом. По окончании пункции иглу быстро извлекают и заклеивают кожу ватой с коллодием. Полученную жидкость собирают в стерильною пробирку и посылают па исследование (белковые реакции, цитоз, BK, менингококк и др.), предварительно завернув пробирку в вату, чтобы жидкость не остыла, так как менингококки быстро погибают на холоду и не вырастают па культурах. Впрыскивания. Подкожные впрыскивания лекарств делают прокипяченным однограммовым шприцем. Набрав лекарство из пузырька или ампулы, поднимают шприц иглой кверху и выпускают попавший туда воздух. Инъекции делают в подкожную клетчатку с наружной поверхности плеча или бедра после предварительной дезинфекции спиртом. Левой рукой оттягивают складку кожи, а правой вкалывают иглу в основание складки. Когда получается ощущение, что игла прошла в подкожную клетчатку, указательным пальцем надавливают па поршень шприца и вводят лекарство в подкожную клетчатку. Если кожа при инъекции бледнеет, это указывает, что жидкость идет в кожу, и тогда надо продвинуть иглу глубже. По окончании инъекции иглу быстро извлекают и отверстие заклеивают ваткой, смоченной коллодием. Подкожные вливания. Подкожные вливания подогретого стерильного рингеровского раствора делают в подкожную клетчатку наружной поверхности бедра в количестве 50—200 мл на один прием в зависимости от возраста ребенка после предварительной дезинфекции кожи спиртом. Вливания производят с помощью аппарата Боброва или большим шприцем емкостью в 100—150 мл (медленно!). Аппарат Боброва состоит из цилиндра с делениями, закрытого резиновой пробкой, в которую пропущены две изогнутые под прямым углом стеклянные трубочки: короткая соединяется с резиновым шаром для накачивания воздуха, а длинная — резиновой трубочкой с иглой. После обмывания кожи стерильную иглу вводят в подкожную клетчатку, куда при накачивании воздуха в цилиндр попадает теплый рингеровский раствор. По окончании инъекции кожу заклеивают ватой с коллодием. Кроме рингеровского раствора, вводят 5°/о раствор глюкозы в количестве 50—100 мл. При употреблении большого шприца на него надевают прокипяченную резиновую трубочку, набирают теплый рингеровский раствор и на конец резиновой трубочки надевают стерильную иглу, после чего делают впрыскивание в подкожную клетчатку обычным способом. За неимением аппарата Боброва и большого шприца можно делать вливания обыкновенным 10-граммовым шприцем: теплый рингеровский раствор наливают в стерильный стакан, набирают в шприц и в теплом виде впрыскивают в подкожную клетчатку; после этого удаляют только один шприц, а иглу плотно закрывают стерильной ватой; в шприц набирают вновь рингеровский раствор и так повторяют до тех пор, пока не будет введено нужное количество жидкости. Кроме того, можно делать вливания через прокипяченную стеклянную воронку, на которую надета резиновая трубочка; на другом конце трубочки находится игла; когда налитый в воронку теплый раствор потечет из иглы, ее вкалывают в подкожную клетчатку; воронку держат на высоте 1 м над кроватью, покрыв стерильной марлей. Внутримышечные вливания. Внутримышечные вливания делают из 10-граммового шприца в переднюю поверхность бедра посередине. Действуют они гораздо быстрее, чем подкожные. После дезинфекции кожи спиртом иглу глубоко вкалывают в мышцу и медленно вводят жидкость, нажимая на поршень шприца. Обычно вводят различные лечебные сыворотки (дифтерийную, скарлатинозную), антибиотики и материнскую кровь. Перед инъекцией ампулы с сывороткой подогревают в теплой воде, затем завертывают их в вату или в стерильную марлю и ударом ножа отламывают верхний конец, после чего набирают сыворотку через иглу в шприц. Затем шприц поднимают иглой кверху, выпускают из него попавший воздух и делают инъекцию. Внутривенные вливания. Внутривенные вливания делают детям раннего возраста при токсикозах (токсическая диспепсия, дизентерия и др.). В этих случаях вводят глюкозу, плазму крови. В некоторых случаях вливают донорскую кровь после предварительного определения группы крови. Кровь вводят в количестве не более 5—10 мл на 1 кг веса ребенка. Для вливания чаще всего используют локтевую вену или вену головы, в которую после обычной дезинфекции кожи вкалывают иглу. В случае невозможности попадания в вену под кожей прибегают к разрезу кожи над веной и отсепаровке последней. Введение лекарств в спинномозговой канал. После выпускания путем поясничного прокола спинномозговой жидкости в канал вводят назначенное врачом определенное количество разведенного пенициллина (при гнойном менингите) или стрептомицина (при туберкулезном менингите); возможно введение в канал и других лекарственных препаратов. Взятие крови, а) Из локтевой вены: плечо умеренно сдавливают резиновым жгутом; после обычной дезинфекции кожи иглу вкалывают в вену по направлению к плечу и кровь насасывают шприцем или она сама вытекает в подставленный градуированный сосуд. Техника взятия крови из вены головы такая же. По окончании операции иглу извлекают и место прокола заклеивают ватой с коллодием; желательно поверх ваты забинтовать место укола стерильным бинтом на 1—2 дня. Взятие крови из вены делают как с диагностической (реакция Вассермана, бактериологический посев крови в колбу с бульоном), так и с лечебной целью (при уремии). б) Из мякоти пальца: уколом специальной иглой после предварительной дезинфекции кожи или обычной иглой — для всевозможных исследований крови, в) Из пятки: в случае невозможности получить кровь из вены берут кровь из пятки, причем после дезинфекции спиртом делают скальпелем разрез кожи V-образной формы под углом, открытым кверху, и кровь в количестве 3—5 мл собирают в подставленную пробирку. Вдыхание кислорода. У недоношенных детей при воспалении легких и болезнях сердца применяют вдыхание кислорода. Кислородные подушки следует приготовить заблаговременно (за 2 часа) и держать в теплой комнате. На подушку надевают чистую наволочку, а воронку для вдыхания промывают теплой водой. Воронку помещают перед ртом ребенка на расстоянии 1—3 см, осторожно открывают кран и слегка надавливают на подушку рукой так, чтобы небольшая струя кислорода медленно выходила из подушки. Кислород дают каждый час в течение 2—3 минут. За сутки можно дать от одной до четырех подушек кислорода. Следует иметь в виду, что основательное проветривание комнаты и прогулка на воздухе часто могут вполне заменить вдыхание кислорода. Искусственное дыхание. При асфиксии и при глубоких обмороках производят искусственное дыхание. Открыв рот ребенку, освободив пальцем, обернутым ватой, полость зева от слизи и вытянув язык, поднимают руки ребенка кверху к голове, затем опускают, согнув их в локтях, на грудную клетку и осторожно надавливают на нее руками (у новорожденных следует избегать способа Шульце, который может вызвать внутреннее кровоизлияние). Успешно применяется также способ Соколова: ребенок лежит на спине, причем врач одновременно пригибает подбородок ребенка к его груди, подложив руку под затылок, а согнутые в коленях ноги — к животу, после чего разгибает ноги и голову: в это время под кожу впрыскивают раствор камфары или кофеина и дают вдыхать кислород. Хорошо вынести ребенка на чистый воздух. Грелки. При сердечной слабости к ногам кладут грелки. В качестве грелок употребляют резиновые пузыри и мешки, наполненные горячей водой температуры 45—50°, или обычные бутылки из-под вина, причем пробку тщательно укрепляют тряпочкой. Во избежание ожогов необходимо завертывать грелки в полотенце или надевать на них специальные чехлы. Хорошо вместо горячей воды насыпать в бутылки горячий песок, разогретый на противне. В последнее время применяют электрические грелки. Холод. Пузырь наполняют холодной водой, снегом или льдом, кладут на голову при высокой температуре, а при различных болях — на другие части тела. Прежде чем завернуть крышку пузыря, из него необходимо выпустить воздух, слегка сдавливая пузырь. Пузырь завертывается в тонкое полотенце и привязывается к спинке кровати. Массаж. Массаж широко применяют при различных детских заболеваниях (гипотрофия, рахит, детские параличи, запоры и др.). Гимнастика. Гимнастику применяют у грудных детей при гипотрофии, рахите, а у более старших — при различных параличах и неподвижности в суставах. Дыхательную гимнастику применяют после плевритов и других легочных заболеваний. Реакция Пиркета. На кожу внутренней поверхности предплечья, предварительно протертую эфиром, наносят каплю чистого туберкулина: на расстоянии 10 см с помощью специального платинового борчика Пиркета вращательными движениями скарифицируют кожу (сухой контроль), а затем такую же скарификацию производят в капле туберкулина. Скарификация должна быть очень поверхностной, как при прививке оспы, без появления крови. Если нет борчика, надрез можно произвести оспенным ланцетом или тупым концом скальпеля. Через 24 часа, а иногда и раньше, на месте разреза появляется возвышающаяся над уровнем кожи папула. Согласно инструкции, принятой у нас, реакция считается положительной при наличии папулы и красноты диаметром в 5 мм. Реакция Манту. Реакция Манту производится внутрикожно и в настоящее время применяется довольно широко. Техника ее сложнее и требует известного навыка. Для проведения ее нужна тонкая, предпочтительнее платиновая, прожигающаяся игла и туберкулиновый шприц с точно градуированными делениями. При применении этой реакции должны соблюдаться все правила асептики. В толщу кожи плеча или предплечья (но не под кожу!) почти параллельно поверхности вводят иглу и впрыскивают определенный раствор туберкулина в количестве одного деления шприца (при этом должна получиться белая папулка величиной в 4—5 мм, которая через несколько минут исчезает). Через 24 часа на месте укола появляется возвышенная красная папула. Величина папулы, считающейся положительной, варьирует от 8 до 20 мм. Разведения туберкулина, которые применяют последовательно при реакции Манту, 1:1000, 1:10000 и т. д. Реакция Манту более чувствительна, чем реакция Пиркета. | |
|
| |
| Всего комментариев: 0 | |